╤В╨░╨╖2
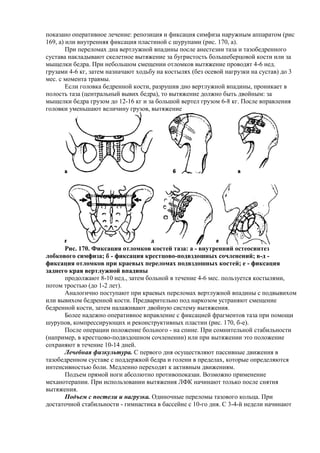
- 1. ╨┐╨╛╨║╨░╨╖╨░╨╜╨╛ ╨╛╨┐╨╡╤А╨░╤В╨╕╨▓╨╜╨╛╨╡ ╨╗╨╡╤З╨╡╨╜╨╕╨╡: ╤А╨╡╨┐╨╛╨╖╨╕╤Ж╨╕╤П ╨╕ ╤Д╨╕╨║╤Б╨░╤Ж╨╕╤П ╤Б╨╕╨╝╤Д╨╕╨╖╨░ ╨╜╨░╤А╤Г╨╢╨╜╤Л╨╝ ╨░╨┐╨┐╨░╤А╨░╤В╨╛╨╝ (╤А╨╕╤Б 169, ╨░) ╨╕╨╗╨╕ ╨▓╨╜╤Г╤В╤А╨╡╨╜╨╜╤П╤П ╤Д╨╕╨║╤Б╨░╤Ж╨╕╤П ╨┐╨╗╨░╤Б╤В╨╕╨╜╨╛╨╣ ╤Б ╤И╤Г╤А╤Г╨┐╨░╨╝╨╕ (╤А╨╕╤Б. 170, ╨░). ╨Я╤А╨╕ ╨┐╨╡╤А╨╡╨╗╨╛╨╝╨░╤Е ╨┤╨╜╨░ ╨▓╨╡╤А╤В╨╗╤Г╨╢╨╜╨╛╨╣ ╨▓╨┐╨░╨┤╨╕╨╜╤Л ╨┐╨╛╤Б╨╗╨╡ ╨░╨╜╨╡╤Б╤В╨╡╨╖╨╕╨╕ ╤В╨░╨╖╨░ ╨╕ ╤В╨░╨╖╨╛╨▒╨╡╨┤╤А╨╡╨╜╨╜╨╛╨│╨╛ ╤Б╤Г╤Б╤В╨░╨▓╨░ ╨╜╨░╨║╨╗╨░╨┤╤Л╨▓╨░╤О╤В ╤Б╨║╨╡╨╗╨╡╤В╨╜╨╛╨╡ ╨▓╤Л╤В╤П╨╢╨╡╨╜╨╕╨╡ ╨╖╨░ ╨▒╤Г╨│╤А╨╕╤Б╤В╨╛╤Б╤В╤М ╨▒╨╛╨╗╤М╤И╨╡╨▒╨╡╤А╤Ж╨╛╨▓╨╛╨╣ ╨║╨╛╤Б╤В╨╕ ╨╕╨╗╨╕ ╨╖╨░ ╨╝╤Л╤Й╨╡╨╗╨║╨╕ ╨▒╨╡╨┤╤А╨░. ╨Я╤А╨╕ ╨╜╨╡╨▒╨╛╨╗╤М╤И╨╛╨╝ ╤Б╨╝╨╡╤Й╨╡╨╜╨╕╨╕ ╨╛╤В╨╗╨╛╨╝╨║╨╛╨▓ ╨▓╤Л╤В╤П╨╢╨╡╨╜╨╕╨╡ ╨┐╤А╨╛╨▓╨╛╨┤╤П╤В 4-6 ╨╜╨╡╨┤. ╨│╤А╤Г╨╖╨░╨╝╨╕ 4-6 ╨║╨│, ╨╖╨░╤В╨╡╨╝ ╨╜╨░╨╖╨╜╨░╤З╨░╤О╤В ╤Е╨╛╨┤╤М╨▒╤Г ╨╜╨░ ╨║╨╛╤Б╤В╤Л╨╗╤П╤Е (╨▒╨╡╨╖ ╨╛╤Б╨╡╨▓╨╛╨╣ ╨╜╨░╨│╤А╤Г╨╖╨║╨╕ ╨╜╨░ ╤Б╤Г╤Б╤В╨░╨▓) ╨┤╨╛ 3 ╨╝╨╡╤Б. ╤Б ╨╝╨╛╨╝╨╡╨╜╤В╨░ ╤В╤А╨░╨▓╨╝╤Л. ╨Х╤Б╨╗╨╕ ╨│╨╛╨╗╨╛╨▓╨║╨░ ╨▒╨╡╨┤╤А╨╡╨╜╨╜╨╛╨╣ ╨║╨╛╤Б╤В╨╕, ╤А╨░╨╖╤А╤Г╤И╨╕╨▓ ╨┤╨╜╨╛ ╨▓╨╡╤А╤В╨╗╤Г╨╢╨╜╨╛╨╣ ╨▓╨┐╨░╨┤╨╕╨╜╤Л, ╨┐╤А╨╛╨╜╨╕╨║╨░╨╡╤В ╨▓ ╨┐╨╛╨╗╨╛╤Б╤В╤М ╤В╨░╨╖╨░ (╤Ж╨╡╨╜╤В╤А╨░╨╗╤М╨╜╤Л╨╣ ╨▓╤Л╨▓╨╕╤Е ╨▒╨╡╨┤╤А╨░), ╤В╨╛ ╨▓╤Л╤В╤П╨╢╨╡╨╜╨╕╨╡ ╨┤╨╛╨╗╨╢╨╜╨╛ ╨▒╤Л╤В╤М ╨┤╨▓╨╛╨╣╨╜╤Л╨╝: ╨╖╨░ ╨╝╤Л╤Й╨╡╨╗╨║╨╕ ╨▒╨╡╨┤╤А╨░ ╨│╤А╤Г╨╖╨╛╨╝ ╨┤╨╛ 12-16 ╨║╨│ ╨╕ ╨╖╨░ ╨▒╨╛╨╗╤М╤И╨╛╨╣ ╨▓╨╡╤А╤В╨╡╨╗ ╨│╤А╤Г╨╖╨╛╨╝ 6-8 ╨║╨│. ╨Я╨╛╤Б╨╗╨╡ ╨▓╨┐╤А╨░╨▓╨╗╨╡╨╜╨╕╤П ╨│╨╛╨╗╨╛╨▓╨║╨╕ ╤Г╨╝╨╡╨╜╤М╤И╨░╤О╤В ╨▓╨╡╨╗╨╕╤З╨╕╨╜╤Г ╨│╤А╤Г╨╖╨╛╨▓, ╨▓╤Л╤В╤П╨╢╨╡╨╜╨╕╨╡ ╨а╨╕╤Б. 170. ╨д╨╕╨║╤Б╨░╤Ж╨╕╤П ╨╛╤В╨╗╨╛╨╝╨║╨╛╨▓ ╨║╨╛╤Б╤В╨╡╨╣ ╤В╨░╨╖╨░: ╨░ - ╨▓╨╜╤Г╤В╤А╨╡╨╜╨╜╨╕╨╣ ╨╛╤Б╤В╨╡╨╛╤Б╨╕╨╜╤В╨╡╨╖ ╨╗╨╛╨▒╨║╨╛╨▓╨╛╨│╨╛ ╤Б╨╕╨╝╤Д╨╕╨╖╨░; ╨▒ - ╤Д╨╕╨║╤Б╨░╤Ж╨╕╤П ╨║╤А╨╡╤Б╤В╤Ж╨╛╨▓╨╛-╨┐╨╛╨┤╨▓╨╖╨┤╨╛╤И╨╜╤Л╤Е ╤Б╨╛╤З╨╗╨╡╨╜╨╡╨╜╨╕╨╣; ╨▓-╨┤ - ╤Д╨╕╨║╤Б╨░╤Ж╨╕╤П ╨╛╤В╨╗╨╛╨╝╨║╨╛╨▓ ╨┐╤А╨╕ ╨║╤А╨░╨╡╨▓╤Л╤Е ╨┐╨╡╤А╨╡╨╗╨╛╨╝╨░╤Е ╨┐╨╛╨┤╨▓╨╖╨┤╨╛╤И╨╜╤Л╤Е ╨║╨╛╤Б╤В╨╡╨╣; ╨╡ - ╤Д╨╕╨║╤Б╨░╤Ж╨╕╤П ╨╖╨░╨┤╨╜╨╡╨│╨╛ ╨║╤А╨░╤П ╨▓╨╡╤А╤В╨╗╤Г╨╢╨╜╨╛╨╣ ╨▓╨┐╨░╨┤╨╕╨╜╤Л ╨┐╤А╨╛╨┤╨╛╨╗╨╢╨░╤О╤В 8-10 ╨╜╨╡╨┤., ╨╖╨░╤В╨╡╨╝ ╨▒╨╛╨╗╤М╨╜╨╛╨╣ ╨▓ ╤В╨╡╤З╨╡╨╜╨╕╨╡ 4-6 ╨╝╨╡╤Б. ╨┐╨╛╨╗╤М╨╖╤Г╨╡╤В╤Б╤П ╨║╨╛╤Б╤В╤Л╨╗╤П╨╝╨╕, ╨┐╨╛╤В╨╛╨╝ ╤В╤А╨╛╤Б╤В╤М╤О (╨┤╨╛ 1-2 ╨╗╨╡╤В). ╨Р╨╜╨░╨╗╨╛╨│╨╕╤З╨╜╨╛ ╨┐╨╛╤Б╤В╤Г╨┐╨░╤О╤В ╨┐╤А╨╕ ╨║╤А╨░╨╡╨▓╤Л╤Е ╨┐╨╡╤А╨╡╨╗╨╛╨╝╨░╤Е ╨▓╨╡╤А╤В╨╗╤Г╨╢╨╜╨╛╨╣ ╨▓╨┐╨░╨┤╨╕╨╜╤Л ╤Б ╨┐╨╛╨┤╨▓╤Л╨▓╨╕╤Е╨╛╨╝ ╨╕╨╗╨╕ ╨▓╤Л╨▓╨╕╤Е╨╛╨╝ ╨▒╨╡╨┤╤А╨╡╨╜╨╜╨╛╨╣ ╨║╨╛╤Б╤В╨╕. ╨Я╤А╨╡╨┤╨▓╨░╤А╨╕╤В╨╡╨╗╤М╨╜╨╛ ╨┐╨╛╨┤ ╨╜╨░╤А╨║╨╛╨╖╨╛╨╝ ╤Г╤Б╤В╤А╨░╨╜╤П╤О╤В ╤Б╨╝╨╡╤Й╨╡╨╜╨╕╨╡ ╨▒╨╡╨┤╤А╨╡╨╜╨╜╨╛╨╣ ╨║╨╛╤Б╤В╨╕, ╨╖╨░╤В╨╡╨╝ ╨╜╨░╨╗╨░╨╢╨╕╨▓╨░╤О╤В ╨┤╨▓╨╛╨╣╨╜╤Г╤О ╤Б╨╕╤Б╤В╨╡╨╝╤Г ╨▓╤Л╤В╤П╨╢╨╡╨╜╨╕╤П. ╨С╨╛╨╗╨╡╨╡ ╨╜╨░╨┤╨╡╨╢╨╜╨╛ ╨╛╨┐╨╡╤А╨░╤В╨╕╨▓╨╜╨╛╨╡ ╨▓╨┐╤А╨░╨▓╨╗╨╡╨╜╨╕╨╡ ╤Б ╤Д╨╕╨║╤Б╨░╤Ж╨╕╨╡╨╣ ╤Д╤А╨░╨│╨╝╨╡╨╜╤В╨╛╨▓ ╤В╨░╨╖╨░ ╨┐╤А╨╕ ╨┐╨╛╨╝╨╛╤Й╨╕ ╤И╤Г╤А╤Г╨┐╨╛╨▓, ╨║╨╛╨╝╨┐╤А╨╡╤Б╤Б╨╕╤А╤Г╤О╤Й╨╕╤Е ╨╕ ╤А╨╡╨║╨╛╨╜╤Б╤В╤А╤Г╨║╤В╨╕╨▓╨╜╤Л╤Е ╨┐╨╗╨░╤Б╤В╨╕╨╜ (╤А╨╕╤Б. 170, ╨▒-╨╡). ╨Я╨╛╤Б╨╗╨╡ ╨╛╨┐╨╡╤А╨░╤Ж╨╕╨╕ ╨┐╨╛╨╗╨╛╨╢╨╡╨╜╨╕╨╡ ╨▒╨╛╨╗╤М╨╜╨╛╨│╨╛ - ╨╜╨░ ╤Б╨┐╨╕╨╜╨╡. ╨Я╤А╨╕ ╤Б╨╛╨╝╨╜╨╕╤В╨╡╨╗╤М╨╜╨╛╨╣ ╤Б╤В╨░╨▒╨╕╨╗╤М╨╜╨╛╤Б╤В╨╕ (╨╜╨░╨┐╤А╨╕╨╝╨╡╤А, ╨▓ ╨║╤А╨╡╤Б╤В╤Ж╨╛╨▓╨╛-╨┐╨╛╨┤╨▓╨╖╨┤╨╛╤И╨╜╨╛╨╝ ╤Б╨╛╤З╨╗╨╡╨╜╨╡╨╜╨╕╨╕) ╨╕╨╗╨╕ ╨┐╤А╨╕ ╨▓╤Л╤В╤П╨╢╨╡╨╜╨╕╨╕ ╤Н╤В╨╛ ╨┐╨╛╨╗╨╛╨╢╨╡╨╜╨╕╨╡ ╤Б╨╛╤Е╤А╨░╨╜╤П╤О╤В ╨▓ ╤В╨╡╤З╨╡╨╜╨╕╨╡ 10-14 ╨┤╨╜╨╡╨╣. ╨Ы╨╡╤З╨╡╨▒╨╜╨░╤П ╤Д╨╕╨╖╨║╤Г╨╗╤М╤В╤Г╤А╨░. ╨б ╨┐╨╡╤А╨▓╨╛╨│╨╛ ╨┤╨╜╤П ╨╛╤Б╤Г╤Й╨╡╤Б╤В╨▓╨╗╤П╤О╤В ╨┐╨░╤Б╤Б╨╕╨▓╨╜╤Л╨╡ ╨┤╨▓╨╕╨╢╨╡╨╜╨╕╤П ╨▓ ╤В╨░╨╖╨╛╨▒╨╡╨┤╤А╨╡╨╜╨╜╨╛╨╝ ╤Б╤Г╤Б╤В╨░╨▓╨╡ ╤Б ╨┐╨╛╨┤╨┤╨╡╤А╨╢╨║╨╛╨╣ ╨▒╨╡╨┤╤А╨░ ╨╕ ╨│╨╛╨╗╨╡╨╜╨╕ ╨▓ ╨┐╤А╨╡╨┤╨╡╨╗╨░╤Е, ╨║╨╛╤В╨╛╤А╤Л╨╡ ╨╛╨┐╤А╨╡╨┤╨╡╨╗╤П╤О╤В╤Б╤П ╨╕╨╜╤В╨╡╨╜╤Б╨╕╨▓╨╜╨╛╤Б╤В╤М╤О ╨▒╨╛╨╗╨╕. ╨Ь╨╡╨┤╨╗╨╡╨╜╨╜╨╛ ╨┐╨╡╤А╨╡╤Е╨╛╨┤╤П╤В ╨║ ╨░╨║╤В╨╕╨▓╨╜╤Л╨╝ ╨┤╨▓╨╕╨╢╨╡╨╜╨╕╤П╨╝. ╨Я╨╛╨┤╤К╨╡╨╝ ╨┐╤А╤П╨╝╨╛╨╣ ╨╜╨╛╨│╨╕ ╨░╨▒╤Б╨╛╨╗╤О╤В╨╜╨╛ ╨┐╤А╨╛╤В╨╕╨▓╨╛╨┐╨╛╨║╨░╨╖╨░╨╜. ╨Т╨╛╨╖╨╝╨╛╨╢╨╜╨╛ ╨┐╤А╨╕╨╝╨╡╨╜╨╡╨╜╨╕╨╡ ╨╝╨╡╤Е╨░╨╜╨╛╤В╨╡╤А╨░╨┐╨╕╨╕. ╨Я╤А╨╕ ╨╕╤Б╨┐╨╛╨╗╤М╨╖╨╛╨▓╨░╨╜╨╕╨╕ ╨▓╤Л╤В╤П╨╢╨╡╨╜╨╕╤П ╨Ы╨д╨Ъ ╨╜╨░╤З╨╕╨╜╨░╤О╤В ╤В╨╛╨╗╤М╨║╨╛ ╨┐╨╛╤Б╨╗╨╡ ╤Б╨╜╤П╤В╨╕╤П ╨▓╤Л╤В╤П╨╢╨╡╨╜╨╕╤П. ╨Я╨╛╨┤╤К╨╡╨╝ ╤Б ╨┐╨╛╤Б╤В╨╡╨╗╨╕ ╨╕ ╨╜╨░╨│╤А╤Г╨╖╨║╨░. ╨Ю╨┤╨╕╨╜╨╛╤З╨╜╤Л╨╡ ╨┐╨╡╤А╨╡╨╗╨╛╨╝╤Л ╤В╨░╨╖╨╛╨▓╨╛╨│╨╛ ╨║╨╛╨╗╤М╤Ж╨░. ╨Я╤А╨╕ ╨┤╨╛╤Б╤В╨░╤В╨╛╤З╨╜╨╛╨╣ ╤Б╤В╨░╨▒╨╕╨╗╤М╨╜╨╛╤Б╤В╨╕ - ╨│╨╕╨╝╨╜╨░╤Б╤В╨╕╨║╨░ ╨▓ ╨▒╨░╤Б╤Б╨╡╨╣╨╜╨╡ ╤Б 10-╨│╨╛ ╨┤╨╜╤П. ╨б 3-4-╨╣ ╨╜╨╡╨┤╨╡╨╗╨╕ ╨╜╨░╤З╨╕╨╜╨░╤О╤В
- 2. ╤Е╨╛╨┤╤М╨▒╤Г ╨╜╨░ ╨║╨╛╤Б╤В╤Л╨╗╤П╤Е ╨╕╨╗╨╕ ╨▓ ╤Е╨╛╨┤╨╕╨╗╨║╨░╤Е. ╨Э╨░╨│╤А╤Г╨╖╨║╤Г ╤Г╨▓╨╡╨╗╨╕╤З╨╕╨▓╨░╤О╤В ╨┐╨╛╤Б╨╗╨╡ 6 ╨╜╨╡╨┤. ╨Я╤А╨╕ ╨╜╨╡╤Б╤В╨░╨▒╨╕╨╗╤М╨╜╨╛╤Б╤В╨╕ ╨▓ ╨║╤А╨╡╤Б╤В╤Ж╨╛╨▓╨╛-╨┐╨╛╨┤╨▓╨╖╨┤╨╛╤И╨╜╨╛╨╝ ╤Б╨╛╤З╨╗╨╡╨╜╨╡╨╜╨╕╨╕ ╨▒╨╛╨╗╤М╨╜╤Л╤Е ╨┐╨╛╨┤╨╜╨╕╨╝╨░╤О╤В ╨╜╨░ 6-╨╣ ╨╜╨╡╨┤╨╡╨╗╨╡. ╨Я╨╡╤А╨╡╨╗╨╛╨╝╤Л ╨▓╨╡╤А╤В╨╗╤Г╨╢╨╜╨╛╨╣ ╨▓╨┐╨░╨┤╨╕╨╜╤Л. ╨Я╤А╨╕ ╤Б╤В╨░╨▒╨╕╨╗╤М╨╜╨╛╨╝ ╨╛╤Б╤В╨╡╨╛╤Б╨╕╨╜╤В╨╡╨╖╨╡ ╨▒╨╛╨╗╤М╨╜╤Л╤Е ╨┐╨╛╨┤╨╜╨╕╨╝╨░╤О╤В ╨╜╨░ 5-7-╨╣ ╨┤╨╡╨╜╤М (╨▒╨╡╨╖ ╨╛╤Б╨╡╨▓╨╛╨╣ ╨╜╨░╨│╤А╤Г╨╖╨║╨╕ ╨╜╨░ ╨┐╨╛╨▓╤А╨╡╨╢╨┤╨╡╨╜╨╜╤Л╨╣ ╤Б╤Г╤Б╤В╨░╨▓). ╨Ф╨╛╨╖╨╕╤А╨╛╨▓╨░╨╜╨╜╤Г╤О ╨╜╨░╨│╤А╤Г╨╖╨║╤Г ╤А╨░╨╖╤А╨╡╤И╨░╤О╤В ╨╜╨░ 3-4-╨╣ ╨╜╨╡╨┤╨╡╨╗╨╡. ╨Э╨░╨│╤А╤Г╨╖╨║╤Г ╤Г╨▓╨╡╨╗╨╕╤З╨╕╨▓╨░╤О╤В ╨┐╨╛╤Б╨╗╨╡ 6 ╨╜╨╡╨┤. ╨┐╨╛╨┤ ╨║╨╛╨╜╤В╤А╨╛╨╗╨╡╨╝ ╤А╨╡╨╜╤В╨│╨╡╨╜╨╛╨│╤А╨░╤Д╨╕╨╕. ╨Я╨╛╨╗╨╜╨░╤П ╨╜╨░╨│╤А╤Г╨╖╨║╨░ - ╨┐╨╛╤Б╨╗╨╡ 2-3 ╨╝╨╡╤Б. ╨Я╤А╨╕ ╨┐╨╛╨▓╤А╨╡╨╢╨┤╨╡╨╜╨╕╨╕ ╨│╨╛╨╗╨╛╨▓╨║╨╕ ╨▒╨╡╨┤╤А╨╡╨╜╨╜╨╛╨╣ ╨║╨╛╤Б╤В╨╕ ╨▓╨╛╨┐╤А╨╛╤Б ╨╛ ╨╜╨░╨│╤А╤Г╨╖╨║╨╡ ╤А╨╡╤И╨░╤О╤В ╨╕╨╜╨┤╨╕╨▓╨╕╨┤╤Г╨░╨╗╤М╨╜╨╛. ╨Я╤А╨╕ ╨┐╨╛╨╗╨╕╤В╤А╨░╨▓╨╝╨╡ ╨▓╨╡╨┤╨╡╨╜╨╕╨╡ ╨╛╨┐╤А╨╡╨┤╨╡╨╗╤П╨╡╤В╤Б╤П ╨╛╨▒╤Й╨╕╨╝ ╤Б╨╛╤Б╤В╨╛╤П╨╜╨╕╨╡╨╝ ╨▒╨╛╨╗╤М╨╜╨╛╨│╨╛. ╨г╨┤╨░╨╗╨╡╨╜╨╕╨╡ ╨╝╨╡╤В╨░╨╗╨╗╨╛╨║╨╛╨╜╤Б╤В╤А╤Г╨║╤Ж╨╕╨╕. ╨Х╤Б╨╗╨╕ ╤Д╨╕╨║╤Б╨░╤В╨╛╤А╤Л ╨╜╨╡ ╨▒╨╡╤Б╨┐╨╛╨║╨╛╤П╤В ╨▒╨╛╨╗╤М╨╜╨╛╨│╨╛, ╤В╨╛ ╨╕╤Е ╨╗╤Г╤З╤И╨╡ ╨╜╨╡ ╤Г╨┤╨░╨╗╤П╤В╤М. ╨в╨╛╤З╨╜╨░╤П ╨░╨╜╨░╤В╨╛╨╝╨╕╤З╨╡╤Б╨║╨░╤П ╤А╨╡╨┐╨╛╨╖╨╕╤Ж╨╕╤П ╨▓╨╡╤А╤В╨╗╤Г╨╢╨╜╨╛╨╣ ╨▓╨┐╨░╨┤╨╕╨╜╤Л ╤Б╨╜╨╕╨╢╨░╨╡╤В ╨▓╨╡╤А╨╛╤П╤В╨╜╨╛╤Б╤В╤М ╤А╨░╨╖╨▓╨╕╤В╨╕╤П ╨┐╨╛╤Б╤В╤В╤А╨░╨▓╨╝╨░╤В╨╕╤З╨╡╤Б╨║╨╛╨│╨╛ ╨┤╨╡╤Д╨╛╤А╨╝╨╕╤А╤Г╤О╤Й╨╡╨│╨╛ ╨░╤А╤В╤А╨╛╨╖╨░ ╤В╨░╨╖╨╛╨▒╨╡╨┤╤А╨╡╨╜╨╜╨╛╨│╨╛ ╤Б╤Г╤Б╤В╨░╨▓╨░. ╨б╤А╨╛╨║╨╕ ╨╜╨╡╤В╤А╤Г╨┤╨╛╤Б╨┐╨╛╤Б╨╛╨▒╨╜╨╛╤Б╤В╨╕ ╨╖╨░╨▓╨╕╤Б╤П╤В ╨╛╤В ╤В╤П╨╢╨╡╤Б╤В╨╕ ╨┐╨╡╤А╨╡╨╗╨╛╨╝╨╛╨▓, ╨▓╨░╤А╤М╨╕╤А╤Г╤О╤В ╨╛╤В 3 ╨╝╨╡╤Б. ╨┤╨╛ 1-11 /2 ╨╗╨╡╤В. ╨Я╨Ю╨Т╨а╨Х╨Ц╨Ф╨Х╨Э╨Ш╨п ╨в╨Р╨Ч╨Ю╨Т╨л╨е ╨Ю╨а╨У╨Р╨Э╨Ю╨Т ╨Я╨а╨Ш ╨Я╨Х╨а╨Х╨Ы╨Ю╨Ь╨Р╨е ╨в╨Р╨Ч╨Р ╨Я╨╡╤А╨╡╨╗╨╛╨╝╤Л ╨║╨╛╤Б╤В╨╡╨╣ ╤В╨░╨╖╨░ ╤Б╨╛ ╨╖╨╜╨░╤З╨╕╤В╨╡╨╗╤М╨╜╤Л╨╝ ╤Б╨╝╨╡╤Й╨╡╨╜╨╕╨╡╨╝ ╨╛╤В╨╗╨╛╨╝╨║╨╛╨▓ ╨┐╨╛╤З╤В╨╕ ╤Г ╨║╨░╨╢╨┤╨╛╨│╨╛ ╤В╤А╨╡╤В╤М╨╡╨│╨╛ ╨┐╨╛╤Б╤В╤А╨░╨┤╨░╨▓╤И╨╡╨│╨╛ ╨╛╤Б╨╗╨╛╨╢╨╜╤П╤О╤В╤Б╤П ╨┐╨╛╨▓╤А╨╡╨╢╨┤╨╡╨╜╨╕╨╡╨╝ ╨╛╤А╨│╨░╨╜╨╛╨▓ ╤В╨░╨╖╨░. ╨з╨░╤Й╨╡ ╤В╤А╨░╨▓╨╝╨╕╤А╤Г╤О╤В╤Б╤П ╨╝╨╛╤З╨╡╨▓╨╛╨╣ ╨┐╤Г╨╖╤Л╤А╤М ╨╕ ╨╝╨╛╤З╨╡╨╕╤Б╨┐╤Г╤Б╨║╨░╤В╨╡╨╗╤М╨╜╤Л╨╣ ╨║╨░╨╜╨░╨╗, ╤А╨╡╨╢╨╡ - ╨┐╤А╤П╨╝╨░╤П ╨║╨╕╤И╨║╨░. ╨Я╨╛╨▓╤А╨╡╨╢╨┤╨╡╨╜╨╕╤П ╤В╨░╨╖╨╛╨▓╤Л╤Е ╨╛╤А╨│╨░╨╜╨╛╨▓ ╨╜╨╡ ╤В╨╛╨╗╤М╨║╨╛ ╤Г╤В╤П╨╢╨╡╨╗╤П╤О╤В ╤В╨╡╤З╨╡╨╜╨╕╨╡ ╨┐╨╡╤А╨╡╨╗╨╛╨╝╨╛╨▓ ╨║╨╛╤Б╤В╨╡╨╣ ╤В╨░╨╖╨░, ╨╜╨╛ ╨╕ ╨╜╨╡╤А╨╡╨┤╨║╨╛ ╨╛╤Б╨╗╨╛╨╢╨╜╤П╤О╤В╤Б╤П ╨╝╨╛╤З╨╡╨▓╤Л╨╝╨╕ ╨╖╨░╤В╨╡╨║╨░╨╝╨╕, ╤Д╨╗╨╡╨│╨╝╨╛╨╜╨░╨╝╨╕, ╨┐╨╡╤А╨╕╤В╨╛╨╜╨╕╤В╨╛╨╝, ╤Г╤А╨╛╤Б╨╡╨┐╤Б╨╕╤Б╨╛╨╝. ╨Я╤А╨╕ ╤А╨░╨╖╤А╤Л╨▓╨╡ ╨╛╤А╨│╨░╨╜╨╛╨▓ ╤В╨░╨╖╨░ ╨┐╨╛╨║╨░╨╖╨░╨╜╨╛ ╤Б╤А╨╛╤З╨╜╨╛╨╡ ╨╛╨┐╨╡╤А╨░╤В╨╕╨▓╨╜╨╛╨╡ ╨▓╨╝╨╡╤И╨░╤В╨╡╨╗╤М╤Б╤В╨▓╨╛. ╨Я╨╛╨▓╤А╨╡╨╢╨┤╨╡╨╜╨╕╤П ╨╝╨╛╤З╨╡╨▓╨╛╨│╨╛ ╨┐╤Г╨╖╤Л╤А╤П ╨▓╨╛╨╖╨╜╨╕╨║╨░╤О╤В ╨┐╤А╨╕ ╤В╤П╨╢╨╡╨╗╨╛╨╣ ╤В╤А╨░╨▓╨╝╨╡, ╤Б╨╛╨┐╤А╨╛╨▓╨╛╨╢╨┤╨░╤О╤Й╨╡╨╣╤Б╤П ╨┐╨╡╤А╨╡╨╗╨╛╨╝╨╛╨╝ ╨┐╨╡╤А╨╡╨┤╨╜╨╡╨│╨╛ ╤В╨░╨╖╨╛╨▓╨╛╨│╨╛ ╨┐╨╛╨╗╤Г╨║╨╛╨╗╤М╤Ж╨░. ╨б╨╛╨│╨╗╨░╤Б╨╜╨╛ ╨║╨╗╨░╤Б╤Б╨╕╤Д╨╕╨║╨░╤Ж╨╕╨╕ ╨Ы. ╨У. ╨и╨║╨╛╨╗╤М╨╜╨╕╨║╨╛╨▓╨░, ╨┐╨╛╨▓╤А╨╡╨╢╨┤╨╡╨╜╨╕╤П ╨╝╨╛╤З╨╡╨▓╨╛╨│╨╛ ╨┐╤Г╨╖╤Л╤А╤П ╨┤╨╡╨╗╤П╤В ╨╜╨░ ╨┤╨▓╨╡ ╨│╤А╤Г╨┐╨┐╤Л. 1. ╨Э╨╡╨┐╤А╨╛╨╜╨╕╨║╨░╤О╤Й╨╕╨╡ ╤А╨░╨╖╤А╤Л╨▓╤Л ╨╝╨╛╤З╨╡╨▓╨╛╨│╨╛ ╨┐╤Г╨╖╤Л╤А╤П: ╨░) ╨╜╨░╤А╤Г╨╢╨╜╤Л╨╡ (╨┐╤А╨╕ ╤Ж╨╡╨╗╨╛╤Б╤В╨╕ ╤Б╨╗╨╕╨╖╨╕╤Б╤В╨╛╨╣ ╨╛╨▒╨╛╨╗╨╛╤З╨║╨╕); ╨▒) ╨▓╨╜╤Г╤В╤А╨╡╨╜╨╜╨╕╨╡ (╨┐╤А╨╕ ╤А╨░╨╖╤А╤Л╨▓╨╡ ╤Б╨╗╨╕╨╖╨╕╤Б╤В╨╛╨╣ ╨╛╨▒╨╛╨╗╨╛╤З╨║╨╕). 2. ╨Я╤А╨╛╨╜╨╕╨║╨░╤О╤Й╨╕╨╡ ╤А╨░╨╖╤А╤Л╨▓╤Л ╨╝╨╛╤З╨╡╨▓╨╛╨│╨╛ ╨┐╤Г╨╖╤Л╤А╤П: ╨░) ╨▓╨╜╨╡╨▒╤А╤О╤И╨╕╨╜╨╜╤Л╨╡; ╨▒) ╨▓╨╜╤Г╤В╤А╨╕╨▒╤А╤О╤И╨╕╨╜╨╜╤Л╨╡. ╨Ъ╨╗╨╕╨╜╨╕╤З╨╡╤Б╨║╨░╤П ╨║╨░╤А╤В╨╕╨╜╨░. ╨Я╤А╨╕ ╨▓╨╜╨╡╨▒╤А╤О╤И╨╕╨╜╨╜╨╛╨╝ ╤А╨░╨╖╤А╤Л╨▓╨╡ ╨╝╨╛╤З╨╡╨▓╨╛╨│╨╛ ╨┐╤Г╨╖╤Л╤А╤П ╨▓╨╛╨╖╨╜╨╕╨║╨░╤О╤В ╨╗╨╛╨╢╨╜╤Л╨╡ ╨┐╨╛╨╖╤Л╨▓╤Л ╨╜╨░ ╨╝╨╛╤З╨╡╨╕╤Б╨┐╤Г╤Б╨║╨░╨╜╨╕╨╡, ╨▓ ╨╜╨╡╨║╨╛╤В╨╛╤А╤Л╤Е ╤Б╨╗╤Г╤З╨░╤П╤Е ╨▓╤Л╨┤╨╡╨╗╤П╨╡╤В╤Б╤П ╨╜╨╡╨▒╨╛╨╗╤М╤И╨╛╨╡ ╨║╨╛╨╗╨╕╤З╨╡╤Б╤В╨▓╨╛ ╨║╤А╨╛╨▓╤П╨╜╨╕╤Б╤В╨╛╨╣ ╨╝╨╛╤З╨╕. ╨Ч╨░╤В╨╡╨╝ ╨┐╨╛╤П╨▓╨╗╤П╨╡╤В╤Б╤П ╨╛╤В╨╡╤З╨╜╨╛╤Б╤В╤М ╨▓ ╨╛╨▒╨╗╨░╤Б╤В╨╕ ╨┐╤А╨╛╨╝╨╡╨╢╨╜╨╛╤Б╤В╨╕, ╨▓╤Б╨╗╨╡╨┤╤Б╤В╨▓╨╕╨╡ ╤Б╨║╨╛╨┐╨╗╨╡╨╜╨╕╤П ╨▓ ╨┐╤А╨╡╨┤╨┐╤Г╨╖╤Л╤А╨╜╨╛╨╣ ╨║╨╗╨╡╤В╤З╨░╤В╨║╨╡ ╨╝╨╛╤З╨╕ ╨╕ ╨║╤А╨╛╨▓╨╕ ╨╛╨┐╤А╨╡╨┤╨╡╨╗╤П╨╡╤В╤Б╤П ╨┐╤А╨╕╤В╤Г╨┐╨╗╨╡╨╜╨╕╨╡ ╨╜╨░╨┤ ╨╗╨╛╨▒╨║╨╛╨╝, ╨╜╨╡ ╨╕╤Б╤З╨╡╨╖╨░╤О╤Й╨╡╨╡ ╨┐╨╛╤Б╨╗╨╡ ╨╛╨┐╨╛╤А╨╛╨╢╨╜╨╡╨╜╨╕╤П ╨╝╨╛╤З╨╡╨▓╨╛╨│╨╛ ╨┐╤Г╨╖╤Л╤А╤П. ╨Ф╨╗╤П ╤Г╤В╨╛╤З╨╜╨╡╨╜╨╕╤П ╨┤╨╕╨░╨│╨╜╨╛╨╖╨░ ╨┐╨╛╨║╨░╨╖╨░╨╜╨░ ╨║╨░╤В╨╡╤В╨╡╤А╨╕╨╖╨░╤Ж╨╕╤П ╨╝╨╛╤З╨╡╨▓╨╛╨│╨╛ ╨┐╤Г╨╖╤Л╤А╤П. ╨Я╤А╨╕ ╨╡╨│╨╛ ╤А╨░╨╖╤А╤Л╨▓╨╡ ╤З╨╡╤А╨╡╨╖ ╨║╨░╤В╨╡╤В╨╡╤А ╨▓╤Л╨┤╨╡╨╗╤П╨╡╤В╤Б╤П ╨╜╨╡╨▒╨╛╨╗╤М╤И╨╛╨╡ ╨║╨╛╨╗╨╕╤З╨╡╤Б╤В╨▓╨╛ ╨║╤А╨╛╨▓╤П╨╜╨╕╤Б╤В╨╛╨╣ ╨╢╨╕╨┤╨║╨╛╤Б╤В╨╕. ╨Т ╤Б╨╛╨╝╨╜╨╕╤В╨╡╨╗╤М╨╜╤Л╤Е ╤Б╨╗╤Г╤З╨░╤П╤Е ╨┐╤А╨╛╨╕╨╖╨▓╨╛╨┤╤П╤В ╨▓╨╛╤Б╤Е╨╛╨┤╤П╤Й╤Г╤О ╤Ж╨╕╤Б╤В╨╛╨│╤А╨░╤Д╨╕╤О: ╤З╨╡╤А╨╡╨╖ ╨║╨░╤В╨╡╤В╨╡╤А ╨▓ ╨╝╨╛╤З╨╡╨▓╨╛╨╣ ╨┐╤Г╨╖╤Л╤А╤М ╨▓╨▓╨╛╨┤╤П╤В 250-300 ╨╝╨╗ 10 % ╤А╨░╤Б╤В╨▓╨╛╤А╨░ ╤Б╨╡╤А╨│╨╛╨╖╨╕╨╜╨░. ╨а╨╡╨╜╤В╨│╨╡╨╜╨╛╨│╤А╨░╨╝╨╝╤Г ╨▓╤Л╨┐╨╛╨╗╨╜╤П╤О╤В ╨┐╨╛╤Б╨╗╨╡ ╨╜╨░╨┐╨╛╨╗╨╜╨╡╨╜╨╕╤П ╨┐╤Г╨╖╤Л╤А╤П ╨║╨╛╨╜╤В╤А╨░╤Б╤В╨╕╤А╤Г╤О╤Й╨╕╨╝ ╤А╨░╤Б╤В╨▓╨╛╤А╨╛╨╝ ╨╕ ╨┐╨╛╤Б╨╗╨╡ ╨╛╨┐╨╛╤А╨╛╨╢╨╜╨╡╨╜╨╕╤П (╨╛╤Б╤В╨░╨▓╤И╨╕╨╣╤Б╤П ╨║╨╛╨╜╤В╤А╨░╤Б╤В╨╕╤А╤Г╤О╤Й╨╕╨╣ ╤А╨░╤Б╤В╨▓╨╛╤А ╨▓ ╨┐╨░╤А╨░╨▓╨╡╨╖╨╕╨║╨░╨╗╤М-╨╜╤Л╤Е ╤В╨║╨░╨╜╤П╤Е ╤Г╨║╨░╨╢╨╡╤В ╨╜╨░ ╤А╨░╨╖╤А╤Л╨▓ ╨╖╨░╨┤╨╜╨╡╨╣ ╤Б╤В╨╡╨╜╨║╨╕ ╨╝╨╛╤З╨╡╨▓╨╛╨│╨╛ ╨┐╤Г╨╖╤Л╤А╤П). ╨Т╨╜╤Г╤В╤А╨╕╨▒╤А╤О╤И╨╕╨╜╨╜╤Л╨╣ ╤А╨░╨╖╤А╤Л╨▓ ╨╝╨╛╤З╨╡╨▓╨╛╨│╨╛ ╨┐╤Г╨╖╤Л╤А╤П ╨▓╨╛╨╖╨╜╨╕╨║╨░╨╡╤В ╨┐╤А╨╕ ╤Б╨┤╨░╨▓╨╗╨╡╨╜╨╕╨╕ ╨╢╨╕╨▓╨╛╤В╨░ ╤Б ╨┐╨╡╤А╨╡╨┐╨╛╨╗╨╜╨╡╨╜╨╜╤Л╨╝ ╨╝╨╛╤З╨╡╨▓╤Л╨╝ ╨┐╤Г╨╖╤Л╤А╨╡╨╝, ╨┐╤А╨╕ ╤Н╤В╨╛╨╝ ╨┐╨╛╤П╨▓╨╗╤П╤О╤В╤Б╤П ╨▒╨╛╨╗╨╕ ╨▓ ╨╢╨╕╨▓╨╛╤В╨╡ ╨╕ ╤З╨░╤Б╤В╤Л╨╡ ╨▒╨╡╤Б╨┐╨╗╨╛╨┤╨╜╤Л╨╡ ╨┐╨╛╨╖╤Л╨▓╤Л ╨╜╨░ ╨╝╨╛╤З╨╡╨╕╤Б╨┐╤Г╤Б╨║╨░╨╜╨╕╨╡, ╤В╨░╨║ ╨║╨░╨║ ╨╝╨╛╤З╨╡╨▓╨╛╨╣ ╨┐╤Г╨╖╤Л╤А╤М ╨┐╤Г╤Б╤В. ╨Ь╨╛╤З╨░, ╨╕╨╖╨╗╨╕╨▓╨░╤О╤Й╨░╤П╤Б╤П ╨▓ ╨▒╤А╤О╤И╨╜╤Г╤О ╨┐╨╛╨╗╨╛╤Б╤В╤М, ╤А╨░╨╖╨┤╤А╨░╨╢╨░╨╡╤В ╨▒╤А╤О╤И╨╕╨╜╤Г ╨╕ ╨▓╤Л╨╖╤Л╨▓╨░╨╡╤В ╤П╨▓╨╗╨╡╨╜╨╕╤П ╨┐╨╡╤А╨╕╤В╨╛╨╜╨╕╨╖╨╝╨░ (╨╝╤П╨│╨║╨╕╨╣, ╤Б╨╗╨╡╨│╨║╨░ ╨▓╨╖╨┤╤Г╤В╤Л╨╣, ╤Г╨╝╨╡╤А╨╡╨╜╨╜╨╛ ╨▒╨╛╨╗╨╡╨╖╨╜╨╡╨╜╨╜╤Л╨╣ ╨╢╨╕╨▓╨╛╤В, ╤Б╨╜╨╕╨╢╨╡╨╜╨╕╨╡ ╨┐╨╡╤А╨╕╤Б╤В╨░╨╗╤М╤В╨╕╨║╨╕ ╨║╨╕╤И╨╡╤З╨╜╨╕╨║╨░, ╨╜╨╡╤З╨╡╤В╨║╨░╤П ╨▓╤Л╤А╨░╨╢╨╡╨╜╨╜╨╛╤Б╤В╤М ╤Б╨╕╨╝╨┐╤В╨╛╨╝╨░ ╨С╨╗╤О╨╝╨▒╨╡╤А╨│╨░). ╨Т ╨╛╤В╨╗╨╛╨│╨╕╤Е ╨╝╨╡╤Б╤В╨░╤Е ╨╢╨╕╨▓╨╛╤В╨░ ╨╛╨┐╤А╨╡╨┤╨╡╨╗╤П╨╡╤В╤Б╤П ╤Б╨▓╨╛╨▒╨╛╨┤╨╜╨░╤П ╨╢╨╕╨┤╨║╨╛╤Б╤В╤М. ╨Ы╨╡╤З╨╡╨╜╨╕╨╡. ╨Т╤Л╨▒╨╛╤А ╨╝╨╡╤В╨╛╨┤╨░ ╨╗╨╡╤З╨╡╨╜╨╕╤П ╨┐╨╛╨▓╤А╨╡╨╢╨┤╨╡╨╜╨╕╨╣ ╨╝╨╛╤З╨╡╨▓╨╛╨│╨╛ ╨┐╤Г╨╖╤Л╤А╤П ╨╛╨▒╤Г╤Б╨╗╨╛╨▓╨╗╨╡╨╜ ╤Е╨░╤А╨░╨║╤В╨╡╤А╨╛╨╝ ╨╡╨│╨╛ ╨┐╨╛╨▓╤А╨╡╨╢╨┤╨╡╨╜╨╕╤П.