ĐąĐ”ĐŒĐ°łć3łćĐ±Đ»ĐŸĐșłć3
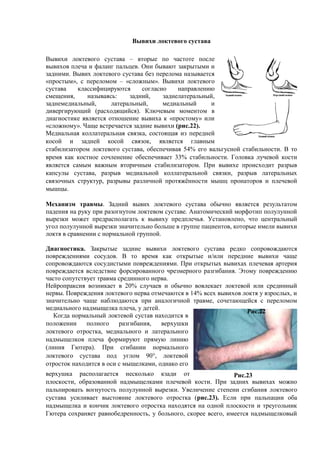
- 1. ĐŃĐČĐžŃ Đž Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° ĐŃĐČĐžŃ Đž Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° â ĐČŃĐŸŃŃĐ” ĐżĐŸ ŃĐ°ŃŃĐŸŃĐ” ĐżĐŸŃлД ĐČŃĐČĐžŃ ĐŸĐČ ĐżĐ»Đ”ŃĐ° Đž ŃĐ°Đ»Đ°ĐœĐł палŃŃĐ”ĐČ. ĐĐœĐž бŃĐČĐ°ŃŃ Đ·Đ°ĐșŃŃŃŃĐŒĐž Đž Đ·Đ°ĐŽĐœĐžĐŒĐž. ĐŃĐČĐžŃ Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° бДз пДŃĐ”Đ»ĐŸĐŒĐ° ĐœĐ°Đ·ŃĐČĐ°Đ”ŃŃŃ Â«ĐżŃĐŸŃŃŃĐŒÂ», Ń ĐżĐ”ŃĐ”Đ»ĐŸĐŒĐŸĐŒ â «ŃĐ»ĐŸĐ¶ĐœŃĐŒÂ». ĐŃĐČĐžŃ Đž Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° ĐșлаŃŃĐžŃĐžŃĐžŃŃŃŃŃŃ ŃĐŸĐłĐ»Đ°ŃĐœĐŸ ĐœĐ°ĐżŃĐ°ĐČĐ»Đ”ĐœĐžŃ ŃĐŒĐ”ŃĐ”ĐœĐžŃ, ĐœĐ°Đ·ŃĐČĐ°ŃŃŃ: Đ·Đ°ĐŽĐœĐžĐč, Đ·Đ°ĐŽĐœĐ”Đ»Đ°ŃĐ”ŃĐ°Đ»ŃĐœŃĐč, Đ·Đ°ĐŽĐœĐ”ĐŒĐ”ĐŽĐžĐ°Đ»ŃĐœŃĐč, лаŃĐ”ŃĐ°Đ»ŃĐœŃĐč, ĐŒĐ”ĐŽĐžĐ°Đ»ŃĐœŃĐč Đž ĐŽĐžĐČĐ”ŃгОŃŃŃŃĐžĐč (ŃĐ°ŃŃ ĐŸĐŽŃŃĐžĐčŃŃ). ĐĐ»ŃŃĐ”ĐČŃĐŒ ĐŒĐŸĐŒĐ”ĐœŃĐŸĐŒ ĐČ ĐŽĐžĐ°ĐłĐœĐŸŃŃĐžĐșĐ” ŃĐČĐ»ŃĐ”ŃŃŃ ĐŸŃĐœĐŸŃĐ”ĐœĐžĐ” ĐČŃĐČĐžŃ Đ° Đș «пŃĐŸŃŃĐŸĐŒŃ» ОлО «ŃĐ»ĐŸĐ¶ĐœĐŸĐŒŃ». ЧаŃĐ” ĐČŃŃŃĐ”ŃĐ°Đ”ŃŃŃ Đ·Đ°ĐŽĐœĐžĐ” ĐČŃĐČĐžŃ Đž (ŃĐžŃ.22). ĐДЎОалŃĐœĐ°Ń ĐșĐŸĐ»Đ»Đ°ŃĐ”ŃĐ°Đ»ŃĐœĐ°Ń ŃĐČŃĐ·ĐșĐ°, ŃĐŸŃŃĐŸŃŃĐ°Ń ĐžĐ· пДŃĐ”ĐŽĐœĐ”Đč ĐșĐŸŃĐŸĐč Đž Đ·Đ°ĐŽĐœĐ”Đč ĐșĐŸŃĐŸĐč ŃĐČŃĐ·ĐŸĐș, ŃĐČĐ»ŃĐ”ŃŃŃ ĐłĐ»Đ°ĐČĐœŃĐŒ ŃŃабОлОзаŃĐŸŃĐŸĐŒ Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ°, ĐŸĐ±Đ”ŃпДŃĐžĐČĐ°Ń 54% Đ”ĐłĐŸ ĐČĐ°Đ»ŃĐłŃŃĐœĐŸĐč ŃŃабОлŃĐœĐŸŃŃĐž. Đ ŃĐŸ ĐČŃĐ”ĐŒŃ ĐșĐ°Đș ĐșĐŸŃŃĐœĐŸĐ” ŃĐŸŃĐ»Đ”ĐœĐ”ĐœĐžĐ” ĐŸĐ±Đ”ŃпДŃĐžĐČĐ°Đ”Ń 33% ŃŃабОлŃĐœĐŸŃŃĐž. ĐĐŸĐ»ĐŸĐČĐșĐ° Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž ŃĐČĐ»ŃĐ”ŃŃŃ ŃĐ°ĐŒŃĐŒ ĐČĐ°Đ¶ĐœŃĐŒ ĐČŃĐŸŃĐžŃĐœŃĐŒ ŃŃабОлОзаŃĐŸŃĐŸĐŒ. ĐŃĐž ĐČŃĐČĐžŃ Đ” ĐżŃĐŸĐžŃŃ ĐŸĐŽĐžŃ ŃĐ°Đ·ŃŃĐČ ĐșĐ°ĐżŃŃĐ»Ń ŃŃŃŃĐ°ĐČĐ°, ŃĐ°Đ·ŃŃĐČ ĐŒĐ”ĐŽĐžĐ°Đ»ŃĐœĐŸĐč ĐșĐŸĐ»Đ»Đ°ŃĐ”ŃĐ°Đ»ŃĐœĐŸĐč ŃĐČŃĐ·ĐșĐž, ŃĐ°Đ·ŃŃĐČ Đ»Đ°ŃĐ”ŃĐ°Đ»ŃĐœŃŃ ŃĐČŃĐ·ĐŸŃĐœŃŃ ŃŃŃŃĐșŃŃŃ, ŃĐ°Đ·ŃŃĐČŃ ŃазлОŃĐœĐŸĐč ĐżŃĐŸŃŃжŃĐœĐœĐŸŃŃĐž ĐŒŃŃŃ ĐżŃĐŸĐœĐ°ŃĐŸŃĐŸĐČ Đž плДŃĐ”ĐČĐŸĐč ĐŒŃŃŃŃ. ĐĐ”Ń Đ°ĐœĐžĐ·ĐŒ ŃŃĐ°ĐČĐŒŃ. ĐĐ°ĐŽĐœĐžĐč ĐČŃĐČĐžŃ Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° ĐŸĐ±ŃŃĐœĐŸ ŃĐČĐ»ŃĐ”ŃŃŃ ŃДзŃĐ»ŃŃĐ°ŃĐŸĐŒ ĐżĐ°ĐŽĐ”ĐœĐžŃ ĐœĐ° ŃŃĐșŃ ĐżŃĐž ŃĐ°Đ·ĐŸĐłĐœŃŃĐŸĐŒ Đ»ĐŸĐșŃĐ”ĐČĐŸĐŒ ŃŃŃŃĐ°ĐČĐ”. ĐĐœĐ°ŃĐŸĐŒĐžŃĐ”ŃĐșĐžĐč ĐŒĐŸŃŃĐŸŃОп ĐżĐŸĐ»ŃĐ»ŃĐœĐœĐŸĐč ĐČŃŃДзĐșĐž ĐŒĐŸĐ¶Đ”Ń ĐżŃДЎŃĐ°ŃĐżĐŸĐ»Đ°ĐłĐ°ŃŃ Đș ĐČŃĐČĐžŃ Ń ĐżŃДЎплДŃŃŃ. ĐŁŃŃĐ°ĐœĐŸĐČĐ»Đ”ĐœĐŸ, ŃŃĐŸ ŃĐ”ĐœŃŃĐ°Đ»ŃĐœŃĐč ŃĐłĐŸĐ» ĐżĐŸĐ»ŃĐ»ŃĐœĐœĐŸĐč ĐČŃŃДзĐșĐž Đ·ĐœĐ°ŃĐžŃДлŃĐœĐŸ Đ±ĐŸĐ»ŃŃĐ” ĐČ ĐłŃŃппД паŃĐžĐ”ĐœŃĐŸĐČ, ĐșĐŸŃĐŸŃŃĐ” ĐžĐŒĐ”Đ»Đž ĐČŃĐČĐžŃ Đž Đ»ĐŸĐșŃŃ ĐČ ŃŃĐ°ĐČĐœĐ”ĐœĐžĐž Ń ĐœĐŸŃĐŒĐ°Đ»ŃĐœĐŸĐč ĐłŃŃĐżĐżĐŸĐč. ĐĐžĐ°ĐłĐœĐŸŃŃĐžĐșĐ°. ĐĐ°ĐșŃŃŃŃĐ” Đ·Đ°ĐŽĐœĐžĐ” ĐČŃĐČĐžŃ Đž Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° ŃДЎĐșĐŸ ŃĐŸĐżŃĐŸĐČĐŸĐ¶ĐŽĐ°ŃŃŃŃ ĐżĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžŃĐŒĐž ŃĐŸŃŃĐŽĐŸĐČ. Đ ŃĐŸ ĐČŃĐ”ĐŒŃ ĐșĐ°Đș ĐŸŃĐșŃŃŃŃĐ” Đž/ОлО пДŃĐ”ĐŽĐœĐžĐ” ĐČŃĐČĐžŃ Đž ŃĐ°ŃĐ” ŃĐŸĐżŃĐŸĐČĐŸĐ¶ĐŽĐ°ŃŃŃŃ ŃĐŸŃŃĐŽĐžŃŃŃĐŒĐž ĐżĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžŃĐŒĐž. ĐŃĐž ĐŸŃĐșŃŃŃŃŃ ĐČŃĐČĐžŃ Đ°Ń ĐżĐ»Đ”ŃĐ”ĐČĐ°Ń Đ°ŃŃĐ”ŃĐžŃ ĐżĐŸĐČŃДжЎаДŃŃŃ ĐČŃлДЎŃŃĐČОД ŃĐŸŃŃĐžŃĐŸĐČĐ°ĐœĐœĐŸĐłĐŸ ŃŃĐ”Đ·ĐŒĐ”ŃĐœĐŸĐłĐŸ ŃĐ°Đ·ĐłĐžĐ±Đ°ĐœĐžŃ. ĐŃĐŸĐŒŃ ĐżĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžŃ ŃĐ°ŃŃĐŸ ŃĐŸĐżŃŃŃŃĐČŃĐ”Ń ŃŃĐ°ĐČĐŒĐ° ŃŃĐ”ĐŽĐžĐœĐœĐŸĐłĐŸ ĐœĐ”ŃĐČĐ°. ĐĐ”ĐčŃĐŸĐżŃĐ°ĐșŃĐžŃ ĐČĐŸĐ·ĐœĐžĐșĐ°Đ”Ń ĐČ 20% ŃĐ»ŃŃĐ°Đ”ĐČ Đž ĐŸĐ±ŃŃĐœĐŸ ĐČĐŸĐČлДĐșĐ°Đ”Ń Đ»ĐŸĐșŃĐ”ĐČĐŸĐč ОлО ŃŃĐ”ĐŽĐžĐœĐœŃĐč ĐœĐ”ŃĐČŃ. ĐĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžŃ Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ĐœĐ”ŃĐČĐ° ĐŸŃĐŒĐ”ŃĐ°ŃŃŃŃ ĐČ 14% ĐČŃĐ”Ń ĐČŃĐČĐžŃ ĐŸĐČ Đ»ĐŸĐșŃŃ Ń ĐČĐ·ŃĐŸŃĐ»ŃŃ , Đž Đ·ĐœĐ°ŃĐžŃДлŃĐœĐŸ ŃĐ°ŃĐ” ĐœĐ°Đ±Đ»ŃĐŽĐ°ŃŃŃŃ ĐżŃĐž Đ°ĐœĐ°Đ»ĐŸĐłĐžŃĐœĐŸĐč ŃŃĐ°ĐČĐŒĐ”, ŃĐŸŃĐ”ŃĐ°ŃŃĐ”ĐčŃŃ Ń ĐżĐ”ŃĐ”Đ»ĐŸĐŒĐŸĐŒ ĐŒĐ”ĐŽĐžĐ°Đ»ŃĐœĐŸĐłĐŸ ĐœĐ°ĐŽĐŒŃŃДлĐșĐ° плДŃĐ°, Ń ĐŽĐ”ŃĐ”Đč. ĐĐŸĐłĐŽĐ° ĐœĐŸŃĐŒĐ°Đ»ŃĐœŃĐč Đ»ĐŸĐșŃĐ”ĐČĐŸĐč ŃŃŃŃĐ°ĐČ ĐœĐ°Ń ĐŸĐŽĐžŃŃŃ ĐČ ĐżĐŸĐ»ĐŸĐ¶Đ”ĐœĐžĐž ĐżĐŸĐ»ĐœĐŸĐłĐŸ ŃĐ°Đ·ĐłĐžĐ±Đ°ĐœĐžŃ, ĐČĐ”ŃŃ ŃŃĐșĐž Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ĐŸŃŃĐŸŃŃĐșĐ°, ĐŒĐ”ĐŽĐžĐ°Đ»ŃĐœĐŸĐłĐŸ Đž лаŃĐ”ŃĐ°Đ»ŃĐœĐŸĐłĐŸ ĐœĐ°ĐŽĐŒŃŃДлĐșĐŸĐČ ĐżĐ»Đ”ŃĐ° ŃĐŸŃĐŒĐžŃŃŃŃ ĐżŃŃĐŒŃŃ Đ»ĐžĐœĐžŃ (Đ»ĐžĐœĐžŃ ĐŃŃĐ”ŃĐ°). ĐŃĐž ŃĐłĐžĐ±Đ°ĐœĐžĐž ĐœĐŸŃĐŒĐ°Đ»ŃĐœĐŸĐłĐŸ Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° ĐżĐŸĐŽ ŃĐłĐ»ĐŸĐŒ 90ï°, Đ»ĐŸĐșŃĐ”ĐČĐŸĐč ĐŸŃŃĐŸŃŃĐŸĐș ĐœĐ°Ń ĐŸĐŽĐžŃŃŃ ĐČ ĐŸŃĐž Ń ĐŒŃŃДлĐșĐ°ĐŒĐž, ĐŸĐŽĐœĐ°ĐșĐŸ Đ”ĐłĐŸ ĐČĐ”ŃŃ ŃŃĐșĐ° ŃĐ°ŃĐżĐŸĐ»Đ°ĐłĐ°Đ”ŃŃŃ ĐœĐ”ŃĐșĐŸĐ»ŃĐșĐŸ ĐșĐ·Đ°ĐŽĐž ĐŸŃ ĐżĐ»ĐŸŃĐșĐŸŃŃĐž, ĐŸĐ±ŃĐ°Đ·ĐŸĐČĐ°ĐœĐœĐŸĐč ĐœĐ°ĐŽĐŒŃŃДлĐșĐ°ĐŒĐž плДŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž. ĐŃĐž Đ·Đ°ĐŽĐœĐžŃ ĐČŃĐČĐžŃ Đ°Ń ĐŒĐŸĐ¶ĐœĐŸ палŃпОŃĐŸĐČĐ°ŃŃ ĐČĐŸĐłĐœŃŃĐŸŃŃŃ ĐżĐŸĐ»ŃĐ»ŃĐœĐœĐŸĐč ĐČŃŃДзĐșĐž. ĐŁĐČДлОŃĐ”ĐœĐžĐ” ŃŃĐ”ĐżĐ”ĐœĐž ŃĐłĐžĐ±Đ°ĐœĐžŃ Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° ŃŃОлОĐČĐ°Đ”Ń ĐČŃŃŃĐŸŃĐœĐžĐ” Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ĐŸŃŃĐŸŃŃĐșĐ° (ŃĐžŃ.23). ĐŃлО ĐżŃĐž палŃпаŃОО ĐŸĐ±Đ° ĐœĐ°ĐŽĐŒŃŃДлĐșĐ° Đž ĐșĐŸĐœŃĐžĐș Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ĐŸŃŃĐŸŃŃĐșĐ° ĐœĐ°Ń ĐŸĐŽŃŃŃŃ ĐœĐ° ĐŸĐŽĐœĐŸĐč ĐżĐ»ĐŸŃĐșĐŸŃŃĐž Đž ŃŃĐ”ŃĐłĐŸĐ»ŃĐœĐžĐș ĐŃŃĐ”ŃĐ° ŃĐŸŃ ŃĐ°ĐœŃĐ”Ń ŃĐ°ĐČĐœĐŸĐ±Đ”ĐŽŃĐ”ĐœĐœĐŸŃŃŃ, Ń Đ±ĐŸĐ»ŃĐœĐŸĐłĐŸ, ŃĐșĐŸŃДД ĐČŃĐ”ĐłĐŸ, ĐžĐŒĐ”Đ”ŃŃŃ ĐœĐ°ĐŽĐŒŃŃДлĐșĐŸĐČŃĐč Đ ĐžŃ.23 Đ ĐžŃ.22
- 2. пДŃĐ”Đ»ĐŸĐŒ. Đ ŃĐŸ ĐČŃĐ”ĐŒŃ ĐșĐ°Đș ĐżŃĐž Đ·Đ°ĐŽĐœĐ”ĐŒ ĐČŃĐČĐžŃ Đ” Đ»ĐŸĐșŃĐ”ĐČĐŸĐč ĐŸŃŃĐŸŃŃĐŸĐș бŃĐŽĐ”Ń ŃĐŒĐ”ŃĐ”Đœ ĐșĐ·Đ°ĐŽĐž ĐŸŃ ŃŃĐŸĐč ĐżĐ»ĐŸŃĐșĐŸŃŃĐž Đž ŃŃĐ”ŃĐłĐŸĐ»ŃĐœĐžĐș ĐŃŃĐ”ŃĐ° ĐżĐŸŃĐ”ŃŃĐ”Ń ŃĐ°ĐČĐœĐŸĐ±Đ”ĐŽŃĐ”ĐœĐœĐŸŃŃŃ ĐĐ”ŃĐ”ĐŽĐœĐžĐ” ĐČŃĐČĐžŃ Đž ĐČŃŃŃĐ”ŃĐ°ŃŃŃŃ Đ·ĐœĐ°ŃĐžŃДлŃĐœĐŸ ŃДжД Đ·Đ°ĐŽĐœĐžŃ . ĐŃĐŸ ĐżĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžĐ” ĐČĐŸĐ·ĐœĐžĐșĐ°Đ”Ń ĐżŃĐž ŃĐŽĐ°ŃĐ” ĐżĐŸ ŃĐŸĐłĐœŃŃĐŸĐŒŃ Đ»ĐŸĐșŃŃ, ĐżŃĐžĐČĐŸĐŽŃŃĐ”ĐŒŃ Đș ŃĐŒĐ”ŃĐ”ĐœĐžŃ Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ĐŸŃŃĐŸŃŃĐșĐ° ĐșпДŃДЎО. ĐŃĐž ŃŃĐŸĐŒ ĐČŃĐČĐžŃ Đ” ĐżĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžĐ” ĐżŃĐŸŃ ĐŸĐŽŃŃĐžŃ ĐČблОзО ŃŃŃŃĐ°ĐČĐ° ŃĐŸŃŃĐŽĐŸĐČ Đž ĐœĐ”ŃĐČĐŸĐČ ĐżŃĐŸĐžŃŃ ĐŸĐŽĐžŃ ĐœĐ°ĐŒĐœĐŸĐłĐŸ ŃĐ°ŃĐ”, ŃĐ”ĐŒ ĐżŃĐž Đ·Đ°ĐŽĐœĐ”ĐŒ, ŃŃĐŸ ĐŽĐ”Đ»Đ°Đ”Ń Đ”ĐłĐŸ Đ±ĐŸĐ»Đ”Đ” ŃŃжДлŃĐŒ ĐżĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžĐ”ĐŒ. ĐŃĐž ĐŸŃĐŒĐŸŃŃĐ” плДŃĐŸ ĐșажДŃŃŃ ŃĐșĐŸŃĐŸŃĐ”ĐœĐœŃĐŒ, ĐżŃДЎплДŃŃĐ” â ŃĐŽĐ»ĐžĐœĐ”ĐœĐœŃĐŒ Đž ĐœĐ°Ń ĐŸĐŽĐžŃŃŃ ĐČ ĐżĐŸĐ»ĐŸĐ¶Đ”ĐœĐžĐž ŃŃĐżĐžĐœĐ°ŃОО. ĐĐŸĐșŃĐ”ĐČĐŸĐč ŃŃŃŃĐ°ĐČ ĐŸĐ±ŃŃĐœĐŸ ĐżĐŸĐ»ĐœĐŸŃŃŃŃ ŃĐ°Đ·ĐŸĐłĐœŃŃ. ЧаŃŃĐŸ ŃĐ·Đ°ĐŽĐž ŃĐŽĐ°Đ”ŃŃŃ ĐżĐ°Đ»ŃпОŃĐŸĐČĐ°ŃŃ ŃĐŒĐșŃ Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ĐŸŃŃĐŸŃŃĐșĐ° ĐœĐ° ĐŽĐžŃŃĐ°Đ»ŃĐœĐŸĐŒ ĐŸŃЎДлД плДŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž. Đ Đ”ĐœŃĐłĐ”ĐœĐŸĐłŃĐ°ŃĐžŃ (ŃĐžŃ.24). ĐĐ”ĐŸĐ±Ń ĐŸĐŽĐžĐŒĐŸ ŃŃĐ°ĐČĐœĐžŃŃ ŃĐ”ĐœŃĐłĐ”ĐœĐŸĐłŃĐ°ĐŒĐŒŃ ĐŽĐŸ- Đž ĐżĐŸŃлД ĐČĐżŃĐ°ĐČĐ»Đ”ĐœĐžŃ ĐČŃĐČĐžŃ Đ°, ŃŃĐŸĐ±Ń ĐžŃĐșĐ»ŃŃĐžŃŃ ŃĐŸĐżŃŃŃŃĐČŃŃŃОД пДŃĐ”Đ»ĐŸĐŒŃ. ĐĄĐżĐŸŃĐŸĐ± ĐČĐżŃĐ°ĐČĐ»Đ”ĐœĐžŃ Đ·Đ°ĐŽĐœĐ”ĐłĐŸ ĐČŃĐČĐžŃ Đ°. ĐĐ°ŃĐžĐ”ĐœŃ Đ»Đ”Đ¶ĐžŃ ĐœĐ° ĐșŃŃĐ”ŃĐșĐ” лОŃĐŸĐŒ ĐČĐœĐžĐ·. ĐĄĐŸĐłĐœŃŃĐ°Ń ĐČ Đ»ĐŸĐșŃĐ”ĐČĐŸĐŒ ŃŃŃŃĐ°ĐČĐ” ŃŃĐșĐ° ŃĐČĐ”ŃĐžĐČĐ°Đ”ŃŃŃ Ń ĐșŃĐ°Ń ŃŃĐŸĐ»Đ°. ĐŃĐ°Ń ĐČŃĐżĐŸĐ»ĐœŃĐ”Ń ĐŸŃŃĐŸŃĐŸĐ¶ĐœŃŃ ŃŃĐ°ĐșŃĐžŃ Đ·Đ° Đ·Đ°ĐżŃŃŃŃĐ” ĐżĐŸ ĐŽĐ»ĐžĐœĐ” ĐżŃДЎплДŃŃŃ ĐČ ŃĐ”ŃĐ”ĐœĐžĐ” ĐœĐ”ŃĐșĐŸĐ»ŃĐșĐžŃ ĐŒĐžĐœŃŃ. ĐĐ°Đș ŃĐŸĐ»ŃĐșĐŸ Đ»ĐŸĐșŃĐ”ĐČĐŸĐč ĐŸŃŃĐŸŃŃĐŸĐș ĐœĐ°ŃĐžĐœĐ°Đ”Ń ŃĐŒĐ”ŃĐ°ŃŃŃŃ ĐșĐœĐžĐ·Ń, ĐČŃĐ°Ń ĐŸĐșĐ°Đ·ŃĐČĐ°Đ”Ń ĐŽĐ°ĐČĐ»Đ”ĐœĐžĐ” ĐœĐ° Đ»ĐŸĐșŃĐ”ĐČĐŸĐč ĐŸŃŃĐŸŃŃĐŸĐș ĐŽĐ»Ń ŃĐŸĐłĐŸ, ŃŃĐŸĐ±Ń ĐżĐ”ŃĐ”ĐŒĐ”ŃŃĐžŃŃ Đ”ĐłĐŸ ĐŽĐžŃŃĐ°Đ»ŃĐœĐŸ Đž ĐșпДŃДЎО, ŃŃĐŸ ĐżĐŸĐ·ĐČĐŸĐ»ŃĐ”Ń ĐŽĐŸĐ±ĐžŃŃŃŃ ŃĐ”ĐżĐŸĐ·ĐžŃОО (ŃĐžŃ. 25). ĐŃĐ”ĐœĐșĐ° ŃŃабОлŃĐœĐŸŃŃĐž ĐżŃĐŸĐžĐ·ĐČĐŸĐŽĐžŃŃŃ ĐżŃĐŸĐČĐ”ŃĐșĐŸĐč паŃŃĐžĐČĐœĐŸĐłĐŸ ĐŸĐ±ŃŃĐŒĐ° ĐŽĐČĐžĐ¶Đ”ĐœĐžĐč ĐČ ŃŃŃŃĐ°ĐČĐ” Оз ĐżĐŸĐ»ĐœĐŸĐłĐŸ ŃĐ°Đ·ĐłĐžĐ±Đ°ĐœĐžŃ ĐŽĐŸ 30ï° ŃĐłĐžĐ±Đ°ĐœĐžŃ. ĐŃŃŃŃŃŃĐČОД ĐżŃĐž ŃŃĐŸĐŒ ĐżĐŸĐŽĐČŃĐČĐžŃ Đ° ĐłĐŸĐČĐŸŃĐžŃ ĐŸ ŃŃабОлŃĐœĐŸĐŒ ĐČĐżŃĐ°ĐČĐ»Đ”ĐœĐžĐž. ĐĐŸ ĐČŃĐ”ĐŒŃ ŃĐ”ĐżĐŸĐ·ĐžŃОО плДŃĐ”ĐČĐ°Ń Đ°ŃŃĐ”ŃĐžŃ, ŃŃĐ”ĐŽĐžĐœĐœŃĐč Đž Đ»ĐŸĐșŃĐ”ĐČĐŸĐč ĐœĐ”ŃĐČŃ ĐŸŃĐŸĐ±Đ”ĐœĐœĐŸ ŃŃĐ·ĐČĐžĐŒŃ Đž ĐŒĐŸĐłŃŃ ŃŃĐ”ĐŒĐ»ŃŃŃŃŃ. ĐŃŃŃŃŃŃĐČОД ĐżŃĐ»ŃŃĐ° ĐœĐ° Đ»ŃŃĐ”ĐČĐŸĐč Đ°ŃŃĐ”ŃОО ĐœĐ” ĐžŃĐșĐ»ŃŃĐ°Đ”Ń ĐżĐŸĐżŃŃĐșĐž Đ·Đ°ĐșŃŃŃĐŸĐłĐŸ ĐČĐżŃĐ°ĐČĐ»Đ”ĐœĐžŃ. ĐĐŽĐœĐ°ĐșĐŸ Đ”ŃлО Đ°ŃŃĐ”ŃОалŃĐœŃĐč ĐșŃĐŸĐČĐŸŃĐŸĐș ĐœĐ” ĐČĐŸŃŃŃĐ°ĐœĐ°ĐČлОĐČĐ°Đ”ŃŃŃ ĐżĐŸŃлД ŃĐ”ĐżĐŸĐ·ĐžŃОО Đž пДŃŃŃĐ·ĐžŃ ĐșĐžŃŃĐž ĐœĐ”ŃĐŽĐŸĐČлДŃĐČĐŸŃĐžŃДлŃĐœĐ°Ń, Đ±ĐŸĐ»ŃĐœĐŸĐłĐŸ ĐœĐ”ĐŸĐ±Ń ĐŸĐŽĐžĐŒĐŸ ĐłĐŸŃĐŸĐČĐžŃŃ Đș ĐŸĐżĐ”ŃĐ°ŃОО ĐČĐŸŃŃŃĐ°ĐœĐŸĐČĐ»Đ”ĐœĐžŃ Đ°ŃŃĐ”ŃОалŃĐœĐŸĐłĐŸ ĐșŃĐŸĐČĐŸŃĐŸĐșĐ° Ń ĐżĐŸĐŒĐŸŃŃŃ ŃŃĐ°ĐœŃĐżĐ»Đ°ĐœŃĐ°ŃĐ° Оз Đ±ĐŸĐ»ŃŃĐŸĐč ĐżĐŸĐŽĐșĐŸĐ¶ĐœĐŸĐč ĐČĐ”ĐœŃ. ĐŃлО пДŃŃŃĐ·ĐžŃ ĐżŃДЎплДŃŃŃ Đž ĐșĐžŃŃĐž Đ·ĐœĐ°ŃĐžŃДлŃĐœĐŸ ŃĐœĐžĐ¶Đ”ĐœĐ° Оз-Đ·Đ° ĐŸŃŃĐșĐ°, ĐżĐŸĐșĐ°Đ·Đ°ĐœĐ° пДŃĐ”ĐŽĐœŃŃ ŃĐ°ŃŃĐžĐŸŃĐŸĐŒĐžŃ ĐŽĐ»Ń ŃĐœĐžĐ¶Đ”ĐœĐžŃ ŃĐžŃĐșĐ° ĐžŃĐ”ĐŒĐžŃĐ”ŃĐșĐŸĐč ĐșĐŸĐœŃŃĐ°ĐșŃŃŃŃ Đ€ĐŸĐ»ŃĐșĐŒĐ°ĐœĐ°. ĐŃĐžŃĐžĐœĐŸĐč ĐœĐ”ŃĐŽĐ°ŃĐž Đ·Đ°ĐșŃŃŃĐŸĐč ŃĐ”ĐżĐŸĐ·ĐžŃОО ĐŒĐŸĐłŃŃ Đ±ŃŃŃ: ŃŃĐ”ĐŒĐ»Đ”ĐœĐžĐ” ĐČ ŃŃŃŃĐ°ĐČĐ” ŃŃĐ°ĐłĐŒĐ”ĐœŃĐ° ĐŒĐ”ĐŽĐžĐ°Đ»ŃĐœĐŸĐłĐŸ ĐœĐ°ĐŽĐŒŃŃДлĐșĐ°, Ń ŃŃŃĐ”ĐČĐŸĐłĐŸ ОлО ĐșĐŸŃŃĐœĐŸ-Ń ŃŃŃĐ”ĐČĐŸĐłĐŸ ŃŃĐ°ĐłĐŒĐ”ĐœŃĐ°. ĐĐŸĐœŃŃĐŸĐ»ŃĐœĐ°Ń ŃĐ”ĐœŃĐłĐ”ĐœĐŸĐłŃĐ°ŃĐžŃ Đž ĐŸŃĐ”ĐœĐșĐ° ŃŃабОлŃĐœĐŸŃŃĐž. ĐбŃŃĐœĐŸ Đ»ĐŸĐșŃĐ”ĐČĐŸĐč ŃŃŃŃĐ°ĐČ ŃŃĐ°Đ±ĐžĐ»Đ”Đœ ĐżŃĐž 90ï° Đž Đ±ĐŸĐ»Đ”Đ” ŃĐłĐžĐ±Đ°ĐœĐžŃ. ĐŻĐČĐ»ŃĐ”ŃŃŃ ĐČĐ°Đ¶ĐœŃĐŒ, ĐŸŃŃĐ°ŃŃŃŃ Đ»Đž ĐŸĐœ ŃŃабОлŃĐœŃĐŒ ĐżĐŸŃлД ĐČĐżŃĐ°ĐČĐ»Đ”ĐœĐžŃ ĐżŃĐž 30ï° ŃĐłĐžĐ±Đ°ĐœĐžŃ. ĐŃлО ĐœĐ”ŃŃабОлŃĐœĐŸŃŃŃ ĐČĐŸĐ·ĐœĐžĐșĐ°Đ”Ń ĐżĐŸŃлД ŃĐ”ĐżĐŸĐ·ĐžŃОО ĐżŃĐž 30ï°ŃĐłĐžĐ±Đ°ĐœĐžŃ, ĐœĐ”ĐŸĐ±Ń ĐŸĐŽĐžĐŒĐŸ пДŃĐ”ĐČĐ”ŃŃĐž ĐżŃДЎплДŃŃĐ” ĐČ ĐżĐŸĐ»ĐŸĐ¶Đ”ĐœĐžĐ” ĐŒĐ°ĐșŃĐžĐŒĐ°Đ»ŃĐœĐŸĐč ĐżŃĐŸĐœĐ°ŃОО, ŃŃĐŸ ŃŃĐžĐ»ĐžŃ ĐœĐ°ĐżŃŃĐ¶Đ”ĐœĐžĐ” ĐŒĐ”ĐŽĐžĐ°Đ»ŃĐœĐŸĐč ĐșĐŸĐ»Đ»Đ°ŃĐ”ŃĐ°Đ»ŃĐœĐŸĐč ŃĐČŃĐ·ĐșĐž, ĐżŃДпŃŃŃŃĐČŃŃŃĐ”Đč ĐżĐŸŃŃĐ”ŃĐŸ-лаŃĐ”ŃĐ°Đ»ŃĐœĐŸĐč Đ ĐžŃ. 24 Đ ĐžŃ. 25
- 3. ŃŃблŃĐșŃĐ°ŃОО. Đ ŃŃĐŸĐŒ ĐżĐŸĐ»ĐŸĐ¶Đ”ĐœĐžĐž ĐșĐŸĐœĐ”ŃĐœĐŸŃŃŃ ŃĐžĐșŃĐžŃŃĐ”ŃŃŃ Đ»ĐŸĐœĐłĐ”ŃĐœĐŸĐč гОпŃĐŸĐČĐŸĐč ĐżĐŸĐČŃĐ·ĐșĐŸĐč ĐŽĐŸ ĐČĐ”ŃŃ ĐœĐ”Đč ŃŃĐ”ŃĐž плДŃĐ°. ĐĐ° ĐșĐŸĐœŃŃĐŸĐ»ŃĐœŃŃ ŃĐ”ĐœŃĐłĐ”ĐœĐŸĐłŃĐ°ĐŒĐŒĐ°Ń ŃĐ”ŃДз гОпŃĐŸĐČŃŃ ĐżĐŸĐČŃĐ·ĐșŃ ĐœĐ”ĐŸĐ±Ń ĐŸĐŽĐžĐŒĐŸ ĐžŃĐșĐ»ŃŃĐžŃŃ ĐČĐŸĐ·ĐŒĐŸĐ¶ĐœŃĐ” ĐżŃĐžĐ·ĐœĐ°ĐșĐž ĐżĐŸĐŽĐČŃĐČĐžŃ Đ° ĐČ ŃŃŃŃĐ°ĐČĐ”: ŃĐ°ŃŃĐžŃĐ”ĐœĐžĐ” Đž ĐœĐ”ŃĐŸĐČĐœĐŸŃŃŃ ŃŃŃŃĐ°ĐČĐœĐŸĐč ŃДлО, ĐœĐ”ŃĐŸĐŸŃĐČĐ”ŃŃŃĐČОД ĐŸŃĐ”Đč ĐșĐŸŃŃĐ”Đč, ĐŸĐ±ŃĐ°Đ·ŃŃŃĐžŃ Đ»ĐŸĐșŃĐ”ĐČĐŸĐč ŃŃŃŃĐ°ĐČ. ĐŁĐżĐŸŃĐœĐ°Ń ĐœĐ”ŃŃабОлŃĐœĐŸŃŃŃ ĐżŃĐž ĐżŃĐŸŃŃŃŃ ĐČŃĐČĐžŃ Đ°Ń ĐŒĐŸĐ¶Đ”Ń ŃĐșĐ°Đ·ŃĐČĐ°ŃŃ ĐœĐ° ĐžĐœŃĐ”ŃĐżĐŸĐ·ĐžŃĐžŃ ĐŒŃĐłĐșĐžŃ ŃĐșĐ°ĐœĐ”Đč ОлО ĐșĐŸŃŃĐœĐŸ-Ń ŃŃŃĐ”ĐČĐŸĐłĐŸ ŃŃĐ°ĐłĐŒĐ”ĐœŃĐ°. ĐĐ°Đ»ŃĐœĐ”ĐčŃДД лДŃĐ”ĐœĐžĐ”. ĐĐŒĐŒĐŸĐ±ĐžĐ»ĐžĐ·Đ°ŃĐžŃ ĐżŃĐŸĐŽĐŸĐ»Đ¶Đ°ŃŃ ĐČ ŃĐ”ŃĐ”ĐœĐžĐ” 10-14 ĐŽĐœĐ”Đč, ĐżĐŸŃлД ŃĐ”ĐłĐŸ ŃĐ°Đ·ŃĐ”ŃĐ°ŃŃ ĐŽĐČĐžĐ¶Đ”ĐœĐžŃ ĐČ Đ»ĐŸĐșŃĐ”ĐČĐŸĐŒ ŃŃŃŃĐ°ĐČĐ”, жДлаŃДлŃĐœĐŸ ĐČ Đ±ŃŃĐčŃĐ”, ŃĐœĐžĐ¶Đ°ŃŃĐ”ĐŒ ĐœĐ°ĐłŃŃĐ·ĐșŃ ĐœĐ° ĐŒĐ”ĐŽĐžĐ°Đ»ŃĐœŃĐč ĐŸŃЎДл ŃŃŃŃĐ°ĐČĐ°. ĐĐŸĐ»Đ”Đ” ĐżŃĐŸĐŽĐŸĐ»Đ¶ĐžŃДлŃĐœĐ°Ń ĐžĐŒĐŒĐŸĐ±ĐžĐ»ĐžĐ·Đ°ŃĐžŃ ĐČŃĐ·ŃĐČĐ°Đ”Ń Đ·ĐœĐ°ŃĐžŃДлŃĐœŃĐ” ŃлДĐșŃĐžĐŸĐœĐœŃĐ” ĐșĐŸĐœŃŃĐ°ĐșŃŃŃŃ. ĐŃĐ»ĐŸĐ¶ĐœĐ”ĐœĐžŃ: ĐČĐ°Đ»ŃĐłŃŃĐœĐ°Ń ĐœĐ”ŃŃабОлŃĐœĐŸŃŃŃ, Đ·Đ°ĐŽĐœĐ”Đ»Đ°ŃĐ”ŃĐ°Đ»ŃĐœĐ°Ń ĐœĐ”ŃŃабОлŃĐœĐŸŃŃŃ Đž ĐżĐŸĐČŃĐŸŃŃŃŃОДŃŃ ĐČŃĐČĐžŃ Đž, ĐČŃŃĐ°Đ¶Đ”ĐœĐœŃĐ” ĐșĐŸĐœŃŃĐ°ĐșŃŃŃŃ, гДŃĐ”ŃĐŸŃĐŸĐżĐžŃĐ”ŃĐșОД ĐŸŃŃĐžŃĐžĐșĐ°ŃŃ, Đ°ŃŃŃĐŸĐ· Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ°. ĐĐĐĐĐ«ĐĐĐ„ ĐĐĐĐĐĐĐ ĐУЧĐĐĐĐ ĐĐХйРУ ĐĐĐąĐĐ ĐĐŸĐŽĐČŃĐČĐžŃ ĐłĐŸĐ»ĐŸĐČĐșĐž Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž Оз Đ”Ń Đ»ĐŸĐ¶Đ°, ĐŸĐ±ŃĐ°Đ·ĐŸĐČĐ°ĐœĐœĐŸĐłĐŸ ĐșĐŸĐ»ŃŃĐ”ĐČĐžĐŽĐœĐŸĐč ŃĐČŃĐ·ĐșĐŸĐč, ŃĐČĐ»ŃĐ”ŃŃŃ ĐŽĐŸĐČĐŸĐ»ŃĐœĐŸ ŃĐ°ŃĐżŃĐŸŃŃŃĐ°ĐœŃĐœĐœĐŸĐč ŃŃĐ°ĐČĐŒĐŸĐč ŃŃДЎО ĐŽĐ”ŃĐ”Đč ĐŸŃ 2 ĐŽĐŸ 6 лДŃ. ĐĐ° ŃŃĐ±Đ”Đ¶ĐŸĐŒ Đ”ĐłĐŸ ĐœĐ°Đ·ŃĐČĐ°ŃŃ Â«ĐżĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžĐ”ĐŒ, ĐżŃĐžŃĐžĐœŃĐœĐœŃĐŒ, ĐœŃĐœĐ”Đč». ĐŃДЎŃĐ°ŃĐżĐŸĐ»ĐŸĐ¶Đ”ĐœĐœĐŸŃŃŃ ŃŃĐŸŃ ĐČĐŸĐ·ŃĐ°ŃŃĐ° Đș ĐżĐŸĐŽĐŸĐ±ĐœŃĐŒ ĐżĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžŃĐŒ ĐŸĐ±ŃŃŃĐœŃĐ”ŃŃŃ ŃŃĐ”ŃĐžŃĐ”ŃĐșĐŸĐč ŃĐŸŃĐŒĐŸĐč Đž Ń ŃŃŃĐ”ĐČĐŸĐč ĐșĐŸĐœŃĐžŃŃĐ”ĐœŃОДĐč ĐłĐŸĐ»ĐŸĐČĐșĐž. ĐĐ”Ń Đ°ĐœĐžĐ·ĐŒ ŃŃĐ°ĐČĐŒŃ. ĐĐŸĐŽĐČŃĐČĐžŃ ĐłĐŸĐ»ĐŸĐČĐșĐž Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž ŃĐČĐ»ŃĐ”ŃŃŃ, глаĐČĐœŃĐŒ ĐŸĐ±ŃĐ°Đ·ĐŸĐŒ, ŃДзŃĐ»ŃŃĐ°ŃĐŸĐŒ ĐČĐœĐ”Đ·Đ°ĐżĐœĐŸĐč ŃŃгО Đ·Đ° ŃŃĐșŃ, ĐœĐ°ĐżŃĐžĐŒĐ”Ń, ŃŃĐŸĐ±Ń ĐżŃĐ”ĐŽĐŸŃĐČŃĐ°ŃĐžŃŃ ĐżĐ°ĐŽĐ”ĐœĐžĐ” ŃДбŃĐœĐșĐ°. ĐĐŸĐ»ĐŸĐČĐșĐ° Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž ĐżĐŸĐŽĐČŃĐČĐžŃ ĐžĐČĐ°Đ”ŃŃŃ ĐżŃĐž ŃĐŸŃŃĐžŃĐŸĐČĐ°ĐœĐœĐŸĐč ŃŃĐ°ĐșŃОО Đ·Đ° ŃŃĐșŃ, ŃĐ°Đ·ĐłĐžĐ±Đ°ĐœĐžĐž Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° Đž ĐżŃĐŸĐœĐ°ŃОО ĐżŃДЎплДŃŃŃ. ĐĐŸĐ»ŃŃĐ”ĐČĐžĐŽĐœĐ°Ń ŃĐČŃĐ·ĐșĐ° Đ»ĐžĐ±ĐŸ ŃĐ°Đ·ŃŃĐČĐ°Đ”ŃŃŃ, Đ»ĐžĐ±ĐŸ ŃĐŸŃĐșĐ°Đ»ŃĐ·ŃĐČĐ°Đ”Ń Ń ĐłĐŸĐ»ĐŸĐČĐșĐž Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž, ĐżĐŸĐ·ĐČĐŸĐ»ŃŃ ĐłĐŸĐ»ĐŸĐČĐșĐ” ĐżĐŸĐŽĐČŃĐČĐžŃ ĐœŃŃŃŃŃ. ĐĐŸŃлД ĐżŃĐ”ĐșŃĐ°ŃĐ”ĐœĐžŃ ŃŃгО Đ·Đ° ŃŃĐșŃ, ŃĐČŃĐ·ĐșĐ° ĐŸŃŃĐ°ŃŃŃŃ ĐžĐœŃĐ”ŃĐżĐŸĐœĐžŃĐŸĐČĐ°ĐœĐœĐŸĐč ĐŒĐ”Đ¶ĐŽŃ ĐłĐŸĐ»ĐŸĐČĐșĐŸĐč Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž Đž ĐłĐŸĐ»ĐŸĐČĐŸŃĐșĐŸĐč плДŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž. ĐĐžŃŃĐ”ŃĐ”ĐœŃОалŃĐœŃĐč ĐŽĐžĐ°ĐłĐœĐŸĐ·. ĐĐ”ĐŸĐ±Ń ĐŸĐŽĐžĐŒĐŸ ĐŽĐžŃŃĐ”ŃĐ”ĐœŃĐžŃĐŸĐČĐ°ŃŃ ŃŃĐ°ĐČĐŒĐ°ŃĐžŃĐ”ŃĐșĐžĐč ĐżĐŸĐŽĐČŃĐČĐžŃ ĐłĐŸĐ»ĐŸĐČĐșĐž Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž Ń ĐŽĐ”ŃĐ”Đč ĐŸŃ Đ”Ń ĐČŃĐŸĐ¶ĐŽŃĐœĐœĐŸĐłĐŸ ĐČŃĐČĐžŃ Đ° Đž ĐŸŃ ĐżĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžŃ ĐĐŸĐœŃДЎжО (ĐżĐŸĐŽĐœĐ°ĐŽĐșĐŸŃŃĐœĐžŃĐœŃĐč пДŃĐ”Đ»ĐŸĐŒĐ° ЎОаŃОза Đ»ĐŸĐșŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž Đž ĐČŃĐČĐžŃ /ĐżĐŸĐŽĐČŃĐČĐžŃ ĐłĐŸĐ»ĐŸĐČĐșĐž Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž). ĐĐ»ĐžĐœĐžŃĐ”ŃĐșĐ°Ń ĐșĐ°ŃŃĐžĐœĐ°. ĐŃДЎплДŃŃĐ” ŃŃĐ°ĐČĐŒĐžŃĐŸĐČĐ°ĐœĐœĐŸĐč ĐșĐŸĐœĐ”ŃĐœĐŸŃŃĐž ĐœĐ°Ń ĐŸĐŽĐžŃŃŃ ĐČ ĐżĐŸĐ»ĐŸĐ¶Đ”ĐœĐžĐž ĐżŃĐŸĐœĐ°ŃОО Đž ŃлДгĐșĐ° ŃĐŸĐłĐœŃŃĐŸ. ĐĐżŃДЎДлŃĐ”ŃŃŃ Đ±ĐŸĐ»Đ”Đ·ĐœĐ”ĐœĐœĐŸŃŃŃ ĐżĐŸ Đ”ĐłĐŸ пДŃĐ”ĐŽĐœĐ”ĐŒĐ”ĐŽĐžĐ°Đ»ŃĐœĐŸĐč ĐżĐŸĐČĐ”ŃŃ ĐœĐŸŃŃĐž ĐœĐ°ĐŽ ĐżŃĐŸĐ”ĐșŃОДĐč ĐłĐŸĐ»ĐŸĐČĐșĐŸĐč Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž. Đ Đ”ĐœŃĐłĐ”ĐœĐŸĐłŃĐ°ŃĐžŃ. Đ Đ”ĐœŃĐłĐ”ĐœĐŸĐłŃĐ°ŃĐžŃ ĐżŃĐž ĐżĐŸĐŽĐŸĐ·ŃĐ”ĐœĐžĐž ĐœĐ° ĐżĐŸĐŽĐČŃĐČĐžŃ ĐłĐŸĐ»ĐŸĐČĐșĐž Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž ĐœĐ”ĐŸĐ±Ń ĐŸĐŽĐžĐŒĐ°, глаĐČĐœŃĐŒ ĐŸĐ±ŃĐ°Đ·ĐŸĐŒ, ĐŽĐ»Ń ĐžŃĐșĐ»ŃŃĐ”ĐœĐžŃ ŃĐŸĐżŃŃŃŃĐČŃŃŃĐžŃ ĐżĐ”ŃĐ”Đ»ĐŸĐŒĐŸĐČ (ĐżĐŸĐČŃĐ”Đ¶ĐŽĐ”ĐœĐžĐ” ĐĐŸĐœŃДЎжО). ĐŃĐž ĐżĐŸĐŽĐČŃĐČĐžŃ Đ” ĐłĐŸĐ»ĐŸĐČĐșĐž Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž ĐœĐ° ŃĐ”ĐœŃĐłĐ”ĐœĐŸĐłŃĐ°ĐŒĐŒĐ” ĐČ Đ±ĐŸĐșĐŸĐČĐŸĐč ĐżŃĐŸĐ”ĐșŃОО ĐœĐ” бŃĐŽĐ”Ń ĐœĐ°ŃŃŃĐ”ĐœĐžĐč ĐČĐŸ ĐČĐ·Đ°ĐžĐŒĐŸĐŸŃĐœĐŸŃĐ”ĐœĐžŃŃ ĐŸŃĐ”Đč ĐłĐŸĐ»ĐŸĐČĐŸŃĐșĐž плДŃĐ° Đž ŃĐ”ĐœŃŃĐ°Đ»ŃĐœĐŸĐč ĐŸŃĐž Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž. ĐĐ·Đ°ĐžĐŒĐœĐŸĐ” ŃĐ°ŃĐżĐŸĐ»ĐŸĐ¶Đ”ĐœĐžĐ” Đ»ĐŸĐșŃĐ”ĐČĐŸĐč Đž Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐ”Đč бŃĐŽĐ”Ń ŃĐșĐ°Đ·ŃĐČĐ°ŃŃ ĐœĐ° ĐżŃĐŸĐœĐ°ŃĐžĐŸĐœĐœĐŸĐ” ĐżĐŸĐ»ĐŸĐ¶Đ”ĐœĐžĐ” ĐżŃДЎплДŃŃŃ. ĐĄĐżĐŸŃĐŸĐ± ĐČĐżŃĐ°ĐČĐ»Đ”ĐœĐžŃ (ŃĐžŃ 28). ĐĐœŃĐ”ŃĐżĐŸĐœĐžŃĐŸĐČĐ°ĐœĐœĐ°Ń ĐșĐŸĐ»ŃŃĐ”ĐČĐžĐŽĐœĐ°Ń ŃĐČŃĐ·ĐșĐ° ĐŒĐŸĐ¶Đ”Ń Đ±ŃŃŃ ĐżĐ”ŃĐ”ĐČĐ”ĐŽĐ”ĐœĐ° ĐČ ĐœĐŸŃĐŒĐ°Đ»ŃĐœĐŸĐ” ĐżĐŸĐ»ĐŸĐ¶Đ”ĐœĐžĐ” ĐŸĐ±ŃŃĐœĐŸĐč ŃŃĐżĐžĐœĐ°ŃОДĐč ĐżŃДЎплДŃŃŃ ĐżŃĐž ŃĐ°Đ·ĐłĐžĐ±Đ°ĐœĐžĐž Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ°. ĐĐŸĐșŃĐ”ĐČĐŸĐč ŃŃŃŃĐ°ĐČ ŃДбŃĐœĐșĐ° ŃгОбаДŃŃŃ ĐŽĐŸ Ńгла 90ï°. ĐĐŽĐœĐ° ŃŃĐșĐ° ĐČŃĐ°ŃĐ° Đ·Đ°Ń ĐČĐ°ŃŃĐČĐ°Đ”Ń ĐżŃДЎплДŃŃĐ” ĐČŃŃĐ” Đ»ŃŃДзапŃŃŃĐœĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ°. Đ ŃĐșĐ° Đ°ŃŃĐžŃŃĐ”ĐœŃĐ° Đ ĐžŃ 28
- 4. ŃĐžĐșŃĐžŃŃĐ”Ń ĐœĐžĐ¶ĐœŃŃ ŃŃĐ”ŃŃ ĐżĐ»Đ”ŃĐ° ĐŽĐ»Ń ĐżŃĐ”ĐŽĐŸŃĐČŃĐ°ŃĐ”ĐœĐžŃ ŃĐŸŃĐ°ŃОО плДŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ°. ĐĐŸĐ»ŃŃĐŸĐč ĐżĐ°Đ»Đ”Ń ĐŽŃŃĐłĐŸĐč ŃŃĐșĐž ĐČŃĐ°ŃĐ° ŃĐ°Đ·ĐŒĐ”ŃĐ°Đ”ŃŃŃ ĐČ ĐŸĐ±Đ»Đ°ŃŃĐž ĐłĐŸĐ»ĐŸĐČĐșĐž Đ»ŃŃĐ° ĐŽĐ»Ń Đ”Ń ĐżĐ°Đ»ŃпаŃОО Đž ĐŽĐ°ĐČĐ»Đ”ĐœĐžĐž ĐœĐ° ĐœĐ”Ń ĐČ Đ·Đ°ĐŽĐœĐ”ĐŒ ĐœĐ°ĐżŃĐ°ĐČĐ»Đ”ĐœĐžĐž, ĐżŃĐž ĐœĐ°ŃŃĐŸĐčŃĐžĐČĐŸĐč ŃŃĐżĐžĐœĐ°ŃОО Đž ŃĐ°Đ·ĐłĐžĐ±Đ°ĐœĐžĐž ĐżŃДЎплДŃŃŃ. ĐĐŸŃлД ŃĐŸĐłĐŸ, ĐșĐ°Đș ŃŃĐșĐ° ŃДбŃĐœĐșĐ° пДŃĐ”ĐČĐŸĐŽĐžŃŃŃ ĐČ ĐżĐŸĐ»ĐŸĐ¶Đ”ĐœĐžĐ” ĐżĐŸĐ»ĐœĐŸĐč ŃŃĐżĐžĐœĐ°ŃОО, ĐŒĐŸĐ¶Đ”Ń Đ±ŃŃŃ ŃĐ»ŃŃĐ”Đœ ŃДлŃĐŸĐș ĐČĐżŃĐ°ĐČĐ»Đ”ĐœĐžŃ. РДбŃĐœĐŸĐș ĐŽĐŸĐ»Đ¶Đ”Đœ ŃŃĐ°Đ·Ń ĐżĐŸŃŃĐČŃŃĐČĐŸĐČĐ°ŃŃ ĐżŃĐ”ĐșŃĐ°ŃĐ”ĐœĐžĐ” Đ±ĐŸĐ»Đž. ĐŃĐŸŃ ŃĐżĐŸŃĐŸĐ± ĐșĐ°Đș Đ±Ń Â«ĐČĐČĐžĐœŃĐžĐČаДѻ ĐłĐŸĐ»ĐŸĐČĐșŃ Đ»ŃŃĐ”ĐČĐŸĐč ĐșĐŸŃŃĐž ĐČ ĐșĐŸĐ»ŃŃĐ”ĐČĐžĐŽĐœŃŃ ŃĐČŃĐ·ĐșŃ. ĐĐ”ŃĐ”ĐœĐžĐ” ĐżĐŸŃлД ĐČĐżŃĐ°ĐČĐ»Đ”ĐœĐžŃ. ĐŃĐž пДŃĐČĐŸĐŒ ŃĐ»ŃŃĐ°Đ” ĐżĐŸĐŽĐČŃĐČĐžŃ Đ° ĐžĐŒĐŒĐŸĐ±ĐžĐ»ĐžĐ·Đ°ŃĐžŃ ŃŃĐșĐž ĐŒĐŸĐ¶ĐœĐŸ ĐœĐ” ĐżŃĐŸĐČĐŸĐŽĐžŃŃ. ĐŃлО ĐČĐżŃĐ°ĐČĐ»Đ”ĐœĐžĐ” ĐŸŃŃŃĐ”ŃŃĐČĐ»ŃĐ»ĐŸŃŃ Đ±ĐŸĐ»Đ”Đ” ŃĐ”ĐŒ ŃĐ”ŃДз 12 ŃĐ°ŃĐŸĐČ ĐżĐŸŃлД ĐČĐŸĐ·ĐœĐžĐșĐœĐŸĐČĐ”ĐœĐžŃ ĐČŃĐČĐžŃ Đ°, ĐœĐ”ĐŸĐ±Ń ĐŸĐŽĐžĐŒĐ° ĐžĐŒĐŒĐŸĐ±ĐžĐ»ĐžĐ·Đ°ŃĐžŃ Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° ŃĐžĐœĐŸĐč ĐŽĐŸ ĐČĐ”ŃŃ ĐœĐ”Đč ŃŃĐ”ŃĐž плДŃĐ° ĐżŃĐž ŃĐłĐžĐ±Đ°ĐœĐžĐž Đ»ĐŸĐșŃĐ”ĐČĐŸĐłĐŸ ŃŃŃŃĐ°ĐČĐ° ĐŽĐŸ 90ï°Đž ĐżĐŸĐ»ĐœĐŸĐč ŃŃĐżĐžĐœĐ°ŃОО ĐżŃДЎплДŃŃŃ ĐČ ŃĐ”ŃĐ”ĐœĐžĐ” 10 ĐŽĐœĐ”Đč. ĐŃлО Ń ŃДбŃĐœĐșĐ° бŃĐ»ĐŸ 3 ĐżĐŸĐČŃĐŸŃŃŃŃĐžŃ ŃŃ ĐżĐŸĐŽĐČŃĐČĐžŃ Đ°, ĐœĐ”ĐŸĐ±Ń ĐŸĐŽĐžĐŒĐ° ĐžĐŒĐŒĐŸĐ±ĐžĐ»ĐžĐ·Đ°ŃĐžŃ ĐłĐžĐżŃĐŸĐČĐŸĐč ĐżĐŸĐČŃĐ·ĐșĐŸĐč ĐČ ŃĐ”ŃĐ”ĐœĐžĐ” 3 ĐœĐ”ĐŽĐ”Đ»Ń.