Hen trášŧ em
- 1. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 1
SUYáŧN
I. ÄáŧNH NGHÄĻA:
Suyáŧ
n là tÃŽnh trᚥng viÊm ÄÆ°áŧng tháŧ mᚥn tÃnh kášŋt háŧĢp váŧi tÄng phášĢn áŧĐng cáŧ§a ÄÆ°áŧng dášŦn khÃ; lÃĒm sà ng Äáš·c trÆ°ng báŧi cÃĄc triáŧu
cháŧĐng: khÃē khÃĻ, khÃģ tháŧ, náš·ng ngáŧąc, ho; thay Äáŧi theo tháŧi gian và cÆ°áŧng Äáŧ và giáŧi hᚥn luáŧng khà tháŧ ra dao Äáŧng cÃģ tháŧ pháŧĨc háŧi táŧą
nhiÊn hay do Äiáŧu tráŧ.
II. SINH LÃ BáŧNH:
ï· TÃĄi cášĨu trÚc phášŋ quášĢn.
ï· MášĨt vi nhung mao.
ï· TÄng sášĢn tášŋ bà o Äà i, phÃŽ Äᚥi tuyášŋn tiášŋt nhᚧy.
ï· XÆĄ hÃģa tášŋ bà o dÆ°áŧi niÊm.
ï· Mᚥch mÃĄu phÃđ náŧ.
ï· TÄng sášĢn tášŋ bà o cÆĄ trÆĄn.
III. TIÃU CHUášĻN CHášĻN ÄOÃN:
ï· Äáŧ§ 5 tiÊu chuášĐn:
ïž KhÃē khÃĻ tÃĄi Äi tÃĄi lᚥi (> 3 lᚧn).
ïž Háŧi cháŧĐng tášŊc ngháš―n ÄÆ°áŧng hÃī hášĨp dÆ°áŧi: rale ngÃĄy, rale rÃt, cháŧĐc nÄng hÃī hášĨp FEV1 giášĢm.
ïž ÄÃĄp áŧĐng váŧi dÃĢn phášŋ quášĢn.
ïž Tiáŧn cÄn suyáŧ
n gia ÄÃŽnh (nášŋu khÃīng tiáŧn cÄn suyáŧ
n, háŧi yášŋu táŧ kháŧi phÃĄt: hÚt thuáŧc lÃĄ, nhiáŧ
m siÊu vi, tháŧi tiášŋt lᚥnh, con mᚥt
nhà trong ÃĄo gáŧi, drap giÆ°áŧng).
ïž Loᚥi cÃĄc nguyÊn nhÃĒn gÃĒy khÃē khÃĻ khÃĄc: dáŧ tášt bášĐm sinh ÄÆ°áŧng tháŧ, GERD, viÊm tiáŧu phášŋ quášĢn, dáŧ vášt ÄÆ°áŧng tháŧ,âĶ
- 2. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 2
ï· Test dÃĢn phášŋ quášĢn:
ïž Ventolin (Salbutamol) 0,15 mg/kg/lᚧn hoáš·c 2,5 mg (âĪ 5 tuáŧi), 5 mg (> 5 tuáŧi) pha NaCl 0,9% Äáŧ§ 3 mL phun khà dung váŧi
oxy 1 L/phÚt (< 1 tuáŧi) hoáš·c 6 L/phÚt (> 1 tuáŧi) 3 lᚧn cÃĄch nhau 20 phÚt.
ïž ÄÃĄnh giÃĄ sau 1 giáŧ: tri giÃĄc, mᚥch, nháŧp tháŧ, co lÃĩm ngáŧąc, rale pháŧi, SpO2.
ï ÄÃĄp áŧĐng hoà n toà n: hášŋt tháŧ nhanh, hášŋt co lÃĩm ngáŧąc, hášŋt rale pháŧi, SpO2 > 95% ï suyáŧ
n.
ï ÄÃĄp áŧĐng máŧt phᚧn: nháŧp tháŧ giášĢm, cÃēn co lÃĩm ngáŧąc, rale pháŧi giášĢm hoáš·c hášŋt, SpO2 tÄng ï VTPQ, suyáŧ
n.
ï KhÃīng ÄÃĄp áŧĐng: lÃĒm sà ng giáŧŊ nguyÊn ï VTPQ, viÊm pháŧi ráŧi máŧi nghÄĐ Äášŋn suyáŧ
n (cÃģ trÆ°áŧng háŧĢp suyáŧ
n khÃīng ÄÃĄp áŧĐng).
IV. CÃC BÆŊáŧC CHUášĻN ÄOÃN SUYáŧN:
1. Báŧnh sáŧ:
ïž Ho, khÃē khÃĻ, khÃģ tháŧ, náš·ng ngáŧąc.
ïž CÃĄc triáŧu cháŧĐng tÄng váŧ ÄÊm và sÃĄng sáŧm là m trášŧ tháŧĐc giášĨc do:
ï Trong lÚc ngáŧ§ tiášŋp xÚc váŧi con mᚥt nhà trong ÃĄo gáŧi, drap giÆ°áŧng.
ï Äáŧ ášĐm khÃīng khà thay Äáŧi gᚧn sÃĄng.
ï Náŧng Äáŧ cortisone mÃĄu ban ÄÊm giášĢm ï khášĢ nÄng khÃĄng viÊm giášĢm.
ïž XášĨu hÆĄn khi nhiáŧ
m siÊu vi, tiášŋp xÚc khÃģi báŧĨi, dáŧ nguyÊn, thay Äáŧi tháŧi tiášŋt, gášŊng sáŧĐc, khÃģc, cÆ°áŧi.
NháŧŊng dášĨu hiáŧu và triáŧu cháŧĐng nghi ngáŧ khÃīng phášĢi suyáŧ
n:
ïž TÃm khi bÚ/Än: dÃē khà quášĢn â tháŧąc quášĢn.
ïž NÃīn Ãģi khi bÚ/Än: GERD.
ïž KhÃīng tÄng cÃĒn: lao hᚥch ÄÃĻ và o ÄÆ°áŧng tháŧ.
ïž KhÃīng ÄÃĄp áŧĐng váŧi Äiáŧu tráŧ suyáŧ
n thÃch háŧĢp.
- 3. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 3
ïž NgÃģn tay dÃđi tráŧng: báŧnh pháŧi mÃī káš―.
ChášĐn ÄoÃĄn phÃĒn biáŧt:
ïž Nhiáŧ
m trÃđng: viÊm tiáŧu phášŋ quášĢn, viÊm phášŋ quášĢn pháŧi tášŊc ngháš―n.
ïž Dáŧ tášt: dÃē khà quášĢn â tháŧąc quášĢn, Vascular ring, tim bášĐm sinh cÃģ cao ÃĄp pháŧi.
ïž Suy giášĢm miáŧ
n dáŧch.
ïž CÆĄ háŧc:
ï Dáŧ vášt ÄÆ°áŧng tháŧ (tiáŧn cÄn háŧi cháŧĐng xÃĒm nhášp, khÃē khÃĻ bÊn pháŧi cÃģ dáŧ vášt, thÆ°áŧng bÊn phášĢi, X quang áŧĐ khà 1 bÊn pháŧi).
ï GERD.
2. Tiáŧn cÄn:
a. BášĢn thÃĒn:
ï ÄÃĢ ÄÆ°áŧĢc chášĐn ÄoÃĄn:
- áŧ ÄÃĒu?
- CÃģ nhášp viáŧn/cášĨp cáŧĐu/ICU chÆ°a? Bao nhiÊu lᚧn?
- CÃģ dÃđng thuáŧc dáŧą phÃēng chÆ°a?
- ÄÃĄnh giÃĄ máŧĐc Äáŧ kiáŧm soÃĄt:
ï§ KhÃē khÃĻ, khÃģ tháŧ mášĨy lᚧn/tuᚧn?
ï§ CÃģ phun khà dung khÃīng? CÃģ ÄÃĄp áŧĐng khÃīng?
ï§ CÃģ ho hay tháŧĐc giášĨc ban ÄÊm khÃīng?
ï§ CÃģ hᚥn chášŋ vášn Äáŧng khÃīng?
- 4. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 4
ï ChÆ°a ÄÆ°áŧĢc chuášĐn ÄoÃĄn suyáŧ
n:
- Tiáŧn cÄn chà m sáŧŊa, viÊm da cÆĄ Äáŧa, viÊm mÅĐi dáŧ áŧĐng.
- PhÃĒn bášc:
ï§ Tiáŧn cÄn khÃē khÃĻ tÃĄi lᚥi? CÃģ phun khà dung? CÃģ ÄÃĄp áŧĐng?
ï§ Bao nhiÊu lᚧn/tuᚧn?
ï§ TháŧĐc giášĨc bao nhiÊu lᚧn/thÃĄng?
ï§ ášĒnh hÆ°áŧng Äášŋn hoᚥt Äáŧng hà ng ngà y?
b. Gia ÄÃŽnh:
ï Cha mášđ suyáŧ
n, dáŧ áŧĐng.
ï MÃīi trÆ°áŧng sáŧng: hÚt thuáŧc lÃĄ, khÃģi báŧĨi, nuÃīi chÃģ mÃĻo, tráŧng cÃĒy hoa,âĶ
3. KhÃĄm:
ïž Háŧi cháŧĐng tášŊc ngháš―n hÃī hášĨp dÆ°áŧi: ÄÃĄnh giÃĄ Äáŧ náš·ng cÆĄn suyáŧ
n.
4. Cášn lÃĒm sà ng:
ïž HÃī hášĨp kÃ― (> 6 tuáŧi): tášŊc ngháš―n ÄÆ°áŧng hÃī hášĨp dÆ°áŧi, ÄÃĄp áŧĐng váŧi test dÃĢn phášŋ quášĢn:
ï FEV1 và FVC tÄng Ãt nhášĨt 12% và 200 mL.
ï PEF tÄng 20%.
ïž IOS (Impulse Osilometry = dao Äáŧng xung kÃ―): Äo khÃĄng láŧąc ÄÆ°áŧng tháŧ chuyÊn biáŧt (> 2 tuáŧi). BÃĐ ngášm áŧng, bÃģp mÅĐi trong
30 giÃĒy.
ïž Äo khà NO tháŧ ra (> 2 tuáŧi): cháŧĐng táŧ cÃģ tÃŽnh trᚥng viÊm, tÄng trong cÆĄn suyáŧ
n cášĨp, giášĢm khi Äiáŧu tráŧ Corticoid, Montelukast.
ïž Test lášŦy da IgE Äáš·c hiáŧu: dáŧ áŧĐng nguyÊn thÆ°áŧng gáš·p nhášĨt là mᚥt nhà , dÆ°ÆĄng tÃnh khi ÄÆ°áŧng kÃnh > 3 mm.
- 5. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 5
V. PHÃN Äáŧ NášķNG CÆ N SUYáŧN:
Nhášđ Trung bÃŽnh Náš·ng Nguy káŧch
KhÃģ tháŧ khi gášŊng sáŧĐc
CÃģ tháŧ nášąm
NÃģi ÄÆ°áŧĢc cášĢ cÃĒu
KhÃģ tháŧ rÃĩ
ThÃch ngáŧi hÆĄn nášąm
NÃģi cáŧĨm táŧŦ
KhÃģ tháŧ liÊn táŧĨc
PhášĢi nášąm Äᚧu cao
NÃģi táŧŦng táŧŦ
BášĨt káŧģ dášĨu hiáŧu:
- Ráŧi loᚥn tri giÃĄc, vášt vÃĢ, kÃch thÃch
- TÃm tÃĄi
- Tháŧ chášm, cÆĄn ngÆ°ng tháŧ
- RÃŽ rà o phášŋ nang giášĢm hoáš·c mášĨt
Tháŧ nhanh
KhÃīng co lÃĩm
Tháŧ nhanh
Co lÃĩm váŧŦa
KhÃē khÃĻ, rale rÃt rÃĩ
Tháŧ nhanh
Co lÃĩm náš·ng
KhÃē khÃĻ, rale rÃt náš·ng
Mᚥch nhanh
SpO2 > 95% SpO2 90 â 95% SpO2 < 90%
VI. PHÃN BᚎC SUYáŧN: Suyáŧ
n lᚧn Äᚧu:
Äáŧ náš·ng
PhÃĒn loᚥi theo máŧĐc Äáŧ náš·ng cáŧ§a báŧnh
GiÃĄn Äoᚥn
(Bášc 1)
Dai dášģng
Nhášđ (Bášc 2) VáŧŦa (Bášc 3) Náš·ng (Bášc 4)
Triáŧu cháŧĐng âĪ 2 lᚧn/tuᚧn âĨ 2 lᚧn/tuᚧn Hà ng ngà y CášĢ ngà y
DÃđng thuáŧc cášŊt cÆĄn nhanh Äáŧ cášĢi
thiáŧn triáŧu cháŧĐng
< 2 lᚧn/tuᚧn
> 2 lᚧn/tuᚧn nhưng
khÃīng phášĢi hà ng ngà y
Hà ng ngà y Và i lᚧn máŧi ngà y
- 6. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 6
TháŧĐc giášĨc váŧ ÄÊm KhÃīng 1 â 2 lᚧn/thÃĄng 3 â 4 lᚧn/thÃĄng > 4 lᚧn/thÃĄng
ášĒnh hÆ°áŧng Äášŋn hoᚥt Äáŧng hà ng ngà y KhÃīng ÄÃīi khi KhÃīng thÆ°áŧng xuyÊn ThÆ°áŧng xuyÊn
VII. MáŧĻC Äáŧ KIáŧM SOÃT:
Trong 4 tuᚧn qua, trášŧ cÃģ triáŧu cháŧĐng lÃĒm sà ng âĪ 5 tuáŧi > 5 tuáŧi
Triáŧu cháŧĐng ban ngà y kÃĐo dà i trÊn và i phÚt > 1 lᚧn/tuᚧn > 2 lᚧn/tuᚧn
Nhu cᚧu dÃđng thuáŧc cášŊt cÆĄn Äiáŧu tráŧ cášĨp cáŧĐu > 1 lᚧn/tuᚧn > 2 lᚧn/tuᚧn
TháŧĐc giášĨc váŧ ÄÊm hoáš·c ho váŧ ÄÊm do suyáŧ
n CÃģ CÃģ
Hᚥn chášŋ vášn Äáŧng do suyáŧ
n CÃģ CÃģ
ÄÃĄnh giÃĄ máŧĐc Äáŧ kiáŧm soÃĄt:
ÄÃĢ ÄÆ°áŧĢc kiáŧm soÃĄt KhÃīng cÃģ dášĨu hiáŧu nà o Duy trÃŽ và tÃŽm bÆ°áŧc kiáŧm soÃĄt thášĨp nhášĨt TÃĄi khÃĄm máŧi 3 thÃĄng
Kiáŧm soÃĄt máŧt phᚧn 1 â 2 dášĨu hiáŧu XÃĐt tÄng bášc Äáŧ cÃģ tháŧ kiáŧm soÃĄt táŧt TÃĄi khÃĄm máŧi thÃĄng
KhÃīng kiáŧm soÃĄt 3 â 4 dášĨu hiáŧu TÄng bášc cho Äášŋn khi kiáŧm soÃĄt táŧt TÃĄi khÃĄm máŧi 2 tuᚧn
VIII. PHÃN LOáš I KIáŧU HÃNH:
1. Theo triáŧu cháŧĐng:
ïž KhÃē khÃĻ táŧŦng ÄáŧĢt (VIA: Virus Induced Asthma):
ï XášĢy ra táŧŦng ÄáŧĢt riÊng biáŧt, khÃīng cÃģ triáŧu cháŧĐng giáŧŊa cÃĄc ÄáŧĢt.
- 7. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 7
ï Äi kÃĻm viÊm hÃī hášĨp trÊn do virus.
ïž KhÃē khÃĻ Äa yášŋu táŧ kháŧi phÃĄt (MT: Multiple Trigger):
ï VášŦn cÃēn triáŧu cháŧĐng giáŧŊa cÃĄc ÄáŧĢt.
ï Yášŋu táŧ kháŧi phÃĄt: virus, dáŧ nguyÊn, tháŧi tiášŋt, gášŊng sáŧĐc.
ïž KhÃē khÃĻ kháŧi phÃĄt do gášŊng sáŧĐc (EIA):
ï KhÃīng cÃģ triáŧu cháŧĐng giáŧŊa cÃĄc ÄáŧĢt.
2. Theo tháŧi gian:
ïž KhÃē khÃĻ thoÃĄng qua: triáŧu cháŧĐng bášŊt Äᚧu và kášŋt thÚc trÆ°áŧc 3 tuáŧi.
ïž KhÃē khÃĻ kÃĐo dà i: triáŧu cháŧĐng bášŊt Äᚧu trÆ°áŧc 3 tuáŧi và kÃĐo dà i sau 6 tuáŧi.
ïž KhÃē khÃĻ bášŊt Äᚧu tráŧ
: triáŧu cháŧĐng bášŊt Äᚧu sau 3 tuáŧi (thÆ°áŧng do gene).
KhÃē khÃĻ tᚥm tháŧi khÃīng kÃĻm suyáŧ
n sau nà y:
ïž KhÃē khÃĻ sáŧm, tᚥm tháŧi thÆ°áŧng gáš·p áŧ trášŧ nhÅĐ nhi và trášŧ nháŧ.
ïž KÃĻm theo:
ï Nhiáŧ
m siÊu vi.
ï BÃĐ trai.
ï CÃĒn náš·ng lÚc sinh thášĨp.
ï Cha mášđ hÚt thuáŧc lÃĄ.
KhÃē khÃĻ kÃĐo dà i (Asthma Predictive Index):
ïž Trášŧ khÃē khÃĻ trÊn 3 lᚧn dÆ°áŧi 3 tuáŧi cÃģ nguy cÆĄ suyáŧ
n nášŋu cÃģ:
- 8. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 8
ï 1 tiÊu chuášĐn chÃnh:
- Cha mášđ suyáŧ
n.
- ViÊm da dáŧ áŧĐng.
- Dáŧ áŧĐng váŧi dáŧ nguyÊn do hÃt (khÃģi báŧĨi, phášĨn hoa).
ï 2 tiÊu chuášĐn pháŧĨ:
- ViÊm mÅĐi dáŧ áŧĐng.
- Dáŧ áŧĐng tháŧĐc Än.
- KhÃē khÃĻ khÃīng liÊn quan Äášŋn cášĢm lᚥnh.
- Eosinophil > 4%.
ïĻ API (+) cÃģ nguy cÆĄ kháŧi phÃĄt suyáŧ
n táŧŦ 6 â 14 tuáŧi tÄng 4 â 10 lᚧn.
ïĻ API (-) 95% khÃīng báŧ suyáŧ
n.
IX. YášūU Táŧ NGUY CÆ CÆ N SUYáŧN NášķNG:
ï· Äáš·t náŧi khà quášĢn trÆ°áŧc ÄÃģ vÃŽ cÆĄn suyáŧ
n náš·ng.
ï· Nhášp cášĨp cáŧĐu vÃŽ suyáŧ
n trong nÄm trÆ°áŧc.
ï· KhÃīng dÃđng ICS.
ï· DÃđng hÆĄn 1 láŧ thuáŧc dÃĢn phášŋ quášĢn tÃĄc dáŧĨng nhanh/1 thÃĄng.
ï· OCS tháŧi gian ngášŊn hay váŧŦa máŧi ngÆ°ng Corticoid.
ï· CÃģ vášĨn Äáŧ váŧ tÃĒm lÃ―.
ï· KhÃīng tuÃĒn tháŧ§ Äiáŧu tráŧ.
- 9. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 9
X. ÄIáŧU TRáŧ:
ïž CÆĄn suyáŧ
n cášĨp: báŧ 3:
ï Tháŧ oxy.
ï DÃĢn phášŋ quášĢn.
ï Corticoid toà n thÃĒn.
ïž Nhášđ khÃīng ÄÃĄp áŧĐng váŧi 2 lᚧn (cÃī Diáŧ
m) hoáš·c 3 lᚧn (anh SÆĄn) dÃĢn phášŋ quášĢn ï trung bÃŽnh.
ïž Trung bÃŽnh khÃīng ÄÃĄp áŧĐng váŧi 2 lᚧn (cÃī Diáŧ
m) hoáš·c 3 lᚧn (anh SÆĄn) dÃĢn phášŋ quášĢn ï náš·ng.
1. Xáŧ trà tᚥi nhà :
ïž Salbutamol 100 Âĩg MDI 1 nhÃĄt/5 kg (cÃī Diáŧ
m) hoáš·c 2 nhÃĄt (anh SÆĄn) máŧi 20 phÚt trong 1 giáŧ Äᚧu.
ï ÄÃĄp áŧĐng táŧt: dÃĢn ra máŧi 1 giáŧ â 1 giáŧ â 2 giáŧ â 2 giáŧ â 4 giáŧ â 4 giáŧ.
ï KhÃīng ÄÃĄp áŧĐng: cÆĄn trung bÃŽnh cᚧn nhášp viáŧn.
2. Xáŧ trà tᚥi báŧnh viáŧn:
a. CÆĄn trung bÃŽnh: Oxy + Salbutamol (PKD) + Corticoid (uáŧng).
CÆĄn trung bÃŽnh sau 1 lᚧn phun khà dung khÃīng ra ï thÊm Corticoid (uáŧng).
ï Nhášp phÃēng thÆ°áŧng.
ï Nášąm Äᚧu cao 30o
.
ï HÚt Äà m nháŧt. ThÃīng ÄÆ°áŧng tháŧ.
ï Tháŧ oxy qua mask duy trÃŽ SpO2 94 â 98%.
- 10. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 10
ï Ventolin 2,5 mg (âĪ 5 tuáŧi) hoáš·c 5 mg (> 5 tuáŧi)
Pha NaCl 0,9% Äáŧ§ 3 mL
Phun khà dung váŧi oxy 1 L/phÚt (< 1 tuáŧi) hoáš·c 6 L/phÚt (> 1 tuáŧi) 3 lᚧn cÃĄch nhau 20 phÚt.
ï Prednisone 1 mg/kg (uáŧng)
Max 20 mg (< 2 tuáŧi), 30 mg (2 â 5 tuáŧi), 40 mg (> 5 tuáŧi).
ÄÃĄp áŧĐng táŧt:
ï DÃĢn ra máŧi 1 giáŧ â 1 giáŧ â 2 giáŧ â 2 giáŧ â 4 giáŧ â 4 giáŧ.
ï Prednisone à 3 â 5 ngà y.
KhÃīng ÄÃĄp áŧĐng: cÆĄn náš·ng.
b. CÆĄn náš·ng:
ï Nhášp cášĨp cáŧĐu.
ï Nášąm Äᚧu cao 30o
.
ï HÚt Äà m nháŧt. ThÃīng ÄÆ°áŧng tháŧ.
ï Tháŧ oxy qua mask duy trÃŽ SpO2 94 â 98%.
ï Combivent = Salbutamol 2,5 mg + Ipratropium 500 Âĩg.
- < 5 tuáŧi: Ipratropium 250 Âĩg
Combivent Â― A
Ventolin 2,5 mg Â― A pha NaCl 0,9% Äáŧ§ 3 mL
Phun khà dung váŧi oxy 1 L/phÚt (< 1 tuáŧi) hoáš·c 6 L/phÚt (> 1 tuáŧi) 3 lᚧn cÃĄch nhau 20 phÚt.
- 11. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 11
- âĨ 5 tuáŧi: Ipratropium 500 Âĩg
Combivent 1 A
Ventolin 2,5 mg 1 A
Phun khà dung váŧi oxy 6 L/phÚt 3 lᚧn cÃĄch nhau 20 phÚt.
ï Corticoid chÃch:
- Methylprednisolone 1 mg/kg/6h (TMC) trong ngà y Äᚧu.
- Hydrocortisone 5 mg/kg/6h (TMC) trong ngà y Äᚧu.
ÄÃĄp áŧĐng táŧt:
ï Salbutamol 1 giáŧ â 1 giáŧ â 2 giáŧ â 2 giáŧ â 4 giáŧ â 4 giáŧ.
ï Combivent 2 giáŧ â 2 giáŧ â 4 giáŧ â 4 giáŧ â 6 giáŧ â 6 giáŧ.
KhÃīng ÄÃĄp áŧĐng:
ï < 1 tuáŧi: Theophylline:
TášĨn cÃīng: 5 mg/kg/20 phÚt.
Duy trÃŽ: 1 mg/kg/h.
ï > 1 tuáŧi: MgSO4 40 â 50 mg/kg/liáŧu pha loÃĢng TTM/20 phÚt.
ïž Cháŧ Äáŧnh khÃĄng sinh:
ï Trášŧ < 2 tuáŧi, phun khà dung 3 lᚧn khÃīng báŧt.
ï to
> 38o
C.
ï Ho khᚥc Äà m xanh.
ï Rale náŧ.
- 12. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 12
ï WBC > 15.000/mm3
.
ï X quang cÃģ táŧn thÆ°ÆĄng nhu mÃī pháŧi.
ï CÃģ áŧ nhiáŧ
m trÃđng khÃĄc Äi kÃĻm: viÊm tai giáŧŊa, viÊm amydale máŧ§.
XI. PHÃNG NGáŧŠA:
1. PhÃēng ngáŧŦa khÃīng dÃđng thuáŧc:
ïž Kiáŧm soÃĄt cÃĄc yášŋu táŧ gÃģp phᚧn là m náš·ng cÆĄn suyáŧ
n.
ïž Nhiáŧ
m trÃđng hÃī hášĨp cášĨp, cÚm: hᚥn chášŋ tiášŋp xÚc váŧi ngÆ°áŧi báŧ cÚm, cháŧ§ng ngáŧŦa cÚm.
ïž KhÃģi thuáŧc: khÃīng hÚt thuáŧc lÃĄ.
ïž BáŧĨi nhà : giáš·t ÃĄo gáŧi, gášĨu bÃīng bášąng nÆ°áŧc nÃģng máŧi tuᚧn.
ïž XÚc vášt, giÃĄn: khÃīng nuÃīi trong nhà , lau nhà , xáŧt thuáŧc giÃĄn.
2. PhÃēng ngáŧŦa dÃđng thuáŧc:
ïž Cháŧ Äáŧnh:
ï CÃī Diáŧ
m:
- Trášŧ > 5 tuáŧi: phÃēng ngáŧŦa cho tášĨt cášĢ.
- Trášŧ < 5 tuáŧi:
ï§ CÃģ triáŧu cháŧĐng suyáŧ
n, khÃē khÃĻ > 3 lᚧn, khÃīng kiáŧm soÃĄt.
ï§ ÄáŧĢt káŧch phÃĄt náš·ng, khÃē khÃĻ < 3 lᚧn, kháŧi phÃĄt do virus.
ï§ Nghi suyáŧ
n, dÃđng SABA thÆ°áŧng xuyÊn 6 â 8 tuᚧn/ÄáŧĢt ï Äiáŧu tráŧ tháŧ (bášąng Montelukast hoáš·c ICS 4 â 8 tuᚧn).
ï Anh SÆĄn:
- ÄÃĢ báŧ suyáŧ
n kiáŧm soÃĄt máŧt phᚧn hoáš·c khÃīng kiáŧm soÃĄt.
- 13. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 13
- Suyáŧ
n cÆĄn lᚧn Äᚧu náš·ng hoáš·c nguy káŧch.
- Suyáŧ
n lᚧn Äᚧu cÃģ tiáŧn cÄn khÃē khÃĻ nhiáŧu lᚧn (suyáŧ
n âĨ bášc 2).
- KhÃē khÃĻ âĨ 3 lᚧn/nÄm cᚧn sáŧ dáŧĨng dÃĢn phášŋ quášĢn.
ïž Theo kiáŧu hÃŽnh:
ï CÃī Diáŧ
m:
- VIA: Montelukast (khÃīng cᚧn ICS).
- MT: ICS (bášŊt buáŧc).
ï Anh SÆĄn:
- Suyáŧ
n do virus, suyáŧ
n do gášŊng sáŧĐc, suyáŧ
n do viÊm mÅĐi dáŧ áŧĐng, suyáŧ
n khÃīng cháŧu sáŧ dáŧĨng ICS: Leukotriene modifiers
(> 6 thÃĄng).
- Suyáŧ
n cÆĄ Äáŧa dáŧ áŧĐng: ICS (máŧi láŧĐa tuáŧi).
- > 4 tuáŧi: LABA + ICS.
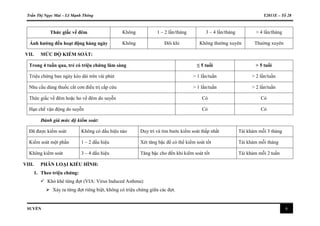
ïž Theo bášc:
Bášc Thuáŧc cháŧn láŧąa Thuáŧc thay thášŋ
Bášc 1 SABA khi cᚧn, khÃīng cᚧn duy trÃŽ LTRA
Bášc 2 ICS liáŧu thášĨp LTRA
Bášc 3 ICS liáŧu trung bÃŽnh ICS liáŧu thášĨp + LTRA
Bášc 4 ICS liáŧu cao ICS liáŧu trung bÃŽnh + LTRA
- 14. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 14
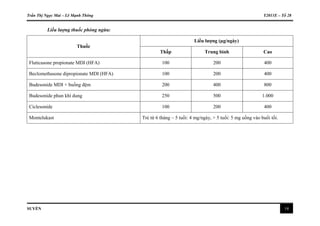
Liáŧu lÆ°áŧĢng thuáŧc phÃēng ngáŧŦa:
Thuáŧc
Liáŧu lÆ°áŧĢng (Âĩg/ngà y)
ThášĨp Trung bÃŽnh Cao
Fluticasone propionate MDI (HFA) 100 200 400
Beclomethasone dipropionate MDI (HFA) 100 200 400
Budesonide MDI + buáŧng Äáŧm 200 400 800
Budesonide phun khà dung 250 500 1.000
Ciclesonide 100 200 400
Montelukast Trášŧ táŧŦ 6 thÃĄng â 5 tuáŧi: 4 mg/ngà y, > 5 tuáŧi: 5 mg uáŧng và o buáŧi táŧi.
- 15. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 15
PHáŧĪ LáŧĪC
ï· Thuáŧc cášŊt cÆĄn:
ïž SABA (Short acting Îē2 agonist): Ventolin (chÃch, uáŧng, khà dung), Bricanyl (TDD, uáŧng).
ïž Anti cholinergic (Ipratropium bromide): Atrovent, Combivent (Salbutamol 2,5 mg + Ipratropium 500 Âĩg).
ïž MgSO4.
ïž Theophylline (chÃch).
ïž Corticoid (chÃch, uáŧng, khà dung Pulmicort).
LÆ°u Ã―:
ïž SABA, Ipratropium, Corticoid là m yášŋu cÆĄ vÃēng tháŧąc quášĢn dÆ°áŧi nÊn Äiáŧu tráŧ suyáŧ
n dáŧ
là m trà o ngÆ°áŧĢc dᚥ dà y â tháŧąc quášĢn.
ïž KÃch thÃch Îē: Îą + Îē: Adrenaline.
Îē1 + Îē2: Isoproterenol.
Îē2: SABA.
ï· Thuáŧc ngáŧŦa cÆĄn:
ïž ICS (Inhaled glucocorticosteroids): Beclomethasone, Budesonide, Fluticasone.
ïž Leukotriene modifiers: Montelukast (Singulair, Montiget), Zafirlukast.
ïž LABA (Long acting inhaled Îē2 agonist): Formoterol, Salmeterol (>5 tuáŧi).
Combination: ICS + LABA.
ïž Methylxanthines SR.
ïž Anti-IgE.
ïž Cromones.
- 16. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 16
Thuáŧc CÆĄ chášŋ tÃĄc dáŧĨng TÃĄc dáŧĨng pháŧĨ Ghi chÚ ÄÆ°áŧng thášĢi
Salbutamol
TÃĄc dáŧĨng lÊn Îē-
adrenoreceptor ï hoᚥt
hÃģa adenylcyclase ï
chuyáŧn AMP thà nh
cAMP ï dÃĢn phášŋ quášĢn.
Khi dÃđng liáŧu cao gÃĒy:
- Run cÆĄ do tÄng kÃch thÃch thᚧn kinh cÆĄ.
- Tim nhanh do dÃĢn mᚥch ngoᚥi biÊn.
- Hᚥ K+
mÃĄu.
- Toan chuyáŧn hÃģa.
TÃĄc dáŧĨng: 1 â 5 phÚt
Äáŧnh: 30 phÚt
KÃĐo dà i: 4 â 6 giáŧ
Thášn
Ipratropium
bromide
áŧĻc chášŋ Cholinergic
receptor ï áŧĐc chášŋ
Guanylcyclase ï áŧĐc chášŋ
chuyáŧn GMP thà nh
cGMP ï áŧĐc chášŋ co phášŋ
quášĢn.
- KhÃī miáŧng, nhÃŽn máŧ, mášĨt khášĢ nÄng Äiáŧu tiášŋt
cáŧ§a mášŊt.
- GiášĢm tiášŋt máŧ hÃīi ï KhÃī da.
- Chášm nháŧp tim, ráŧi loᚥn nháŧp tim.
- GiášĢm trÆ°ÆĄng láŧąc và nhu Äáŧng cáŧ§a áŧng tiÊu
hÃģa ï TÃĄo bÃģn.
- BÃ tiáŧu.
TÃĄc dáŧĨng: 1 giáŧ
Äáŧnh: 3 â 6 giáŧ
Thášn
Theophylline
áŧĻc chášŋ Phosphodiesterase
ï tÄng cAMP ï dÃĢn cÆĄ
trÆĄn ï tÄng tÃĄc dáŧĨng cáŧ§a
Salbutamol.
GiášĢm viÊm nhášđ.
- NháŧĐc Äᚧu, nÃīn Ãģi, co giášt (báŧnh nhÃĒn cÃģ tiáŧn
cÄn Äáŧng kinh).
- Tim mᚥch nhanh: táŧĨt huyášŋt ÃĄp, loᚥn nháŧp
tim, táŧ vong.
TÃĄc dáŧĨng: 120 phÚt
Äáŧnh: 6 giáŧ
Thášn
- 17. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 17
MgSO4
Mg++
>< Ca++
Mg++
áŧĐc chášŋ mastocyte
Mg++
ïŊ acetylcholine
Mg++
ï Îē2 â R
Mg++
ïŊ superoxide/N
Tháŧąc tášŋ:
- Ciarallo 96, Silverman 02: Äáŧ máš·t, âthÆ°
giášĢnâ, nhášđ Äᚧu, cášĢm giÃĄc nÃģng.
LÃ― thuyášŋt:
- Äáŧ máš·t, toÃĄt máŧ hÃīi, cášĢm giÃĄc nÃģng, báŧng
rÃĄt nÆĄi tiÊm.
- Hᚥ huyášŋt ÃĄp, tráŧĨy tim mᚥch, ráŧi loᚥn nháŧp.
- áŧĻc chášŋ cÆĄ hÃī hášĨp.
- áŧĻc chášŋ thᚧn kinh trung Æ°ÆĄng, yášŋu cÆĄ, giášĢm
phášĢn xᚥ gÃĒn xÆ°ÆĄng.
MgSO4 15% 1,5 g/10 mL
TášĨn cÃīng: 50 mg/kg/liáŧu
pha 2 phᚧn Dextrose 5%
Äáŧ§ 10 mL TTM/20 phÚt
Duy trÃŽ: 30 mg/kg/h
Corticoid
ThÆ°áŧng gáš·p áŧ nháŧŊng ngÆ°áŧi sáŧ dáŧĨng corticoides
lÃĒu dà i.
- Suy tuyášŋn thÆ°áŧĢng thášn.
- TÄng huyášŋt ÃĄp, tÄng cÃĒn do giáŧŊ muáŧi nÆ°áŧc.
- Hᚥ K+
mÃĄu ï Yášŋu cÆĄ.
- LoÃĐt dᚥ dà y â tÃĄ trà ng.
- ÄáŧĨc tháŧ§y tinh tháŧ, tÄng nhÃĢn ÃĄp, loÃĢng
xÆ°ÆĄng.
- 18. Trᚧn Tháŧ Ngáŧc Mai â LÊ Mᚥnh ThÃīng Y2011E â Táŧ 28
SUYáŧN 18
- LÃ m trášŧ chášm phÃĄt triáŧn chiáŧu cao, dášŦn Äášŋn
báŧ lÃđn.
- Háŧi cháŧĐng Cushing: BÃĐo trung tÃĒm, máŧt
máŧi, cÆĄ yášŋu, khuÃīn máš·t Äáŧ và trÃēn, mà u tÃm
trÊn da báŧĨng, da máŧng, chášm là nh vášŋt
thÆ°ÆĄng, trᚧm cášĢm, cÃĄu gášŊt, lÃīng tÃģc dà y,
kinh nguyáŧt khÃīng Äáŧu, liáŧt dÆ°ÆĄng.