Quy trÃŽnh kÄĐ thuášt Äáš·t Catheter tÄĐnh mᚥch trung tÃĒm - BS Nguyáŧ n Minh Tiášŋn.ppt
- 1. QUI TRÃNH Káŧļ THUᚎT ÄášķT CATHETER TÄĻNH Máš CH TRUNG TÃM BSCK2.NGUYáŧNMINHTiášūN BVNHIÃOÃNGTP
- 2. âĒ 1. XÄ váŧtrà giášĢi phášŦu cÃĄcTMTT. âĒ 2. Tháŧąc hiáŧn ÄÆ°áŧĢc cÃĄc bÆ°áŧc chÃch TMTT. PP Seldinger âĒ 3. Káŧ cÃĄc tai biášŋn, biášŋn cháŧĐng. âĒMuÃŊctieÃĒu
- 3. NáŧI DUNG âĒ Váŧ trà giášĢi phášŦu âĒ Cháŧ Äáŧnh âĒ DáŧĨng cáŧĨ âĒ Káŧđ thuášt âĒ Tai biášŋn, biášŋn cháŧĐng& xáŧ trÃ
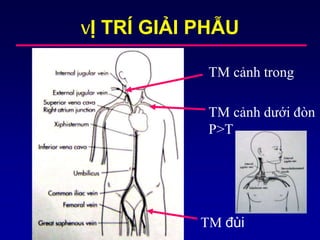
- 4. Váŧ TRà GIášĒI PHᚊU TM cášĢnh trong TM cášĢnh dÆ°áŧi ÄÃēn P>T TM ÄÃđi
- 5. Váŧ trà ÆŊu Äiáŧm Khuyášŋt Äiáŧm TM cášĢnh trong âĒ ChášĢy mÃĄu cÃģ tháŧ nhášn biášŋt và kiáŧm soÃĄt ÄÆ°áŧĢc âĒ Hiášŋm sai váŧ trà âĒ Ãt nguy cÆĄ TKMP âĒ Nguy cÆĄ chÃch phášĢi Äm cášĢnh âĒ cÃģ tháŧ TKMP TM ÄÃđi âĒ dáŧ tÃŽm thášĨy TM âĒ nguy cÆĄ TKMP âĒ thÆ°áŧng dáŧ tháŧąc trong cášĨp cáŧĐu âĒ Ãt biášŋn cháŧĐng náš·ng âĒ nguy cÆĄ cao nhiáŧ m trÃđng âĒ nguy cÆĄ huyášŋt kháŧi TM dÆ°áŧi ÄÃēn âĒ thoášĢi mÃĄi cho BN cÃēn táŧnh âĒ nguy cÆĄ TKMP cao, khÃīng nÊn tháŧąc hiáŧn áŧ BN Äáš·t NKQ âĒ khÃīng nÊn tháŧąc hiáŧn áŧ trášŧ < 2 tuáŧi, âĒ khÃīng chÃĻn TM cᚧm mÃĄu ÄÆ°áŧĢc SO SÃNH ÆŊU KHUYášūT ÄIáŧM
- 6. CHà ÃÃNH âĒ Äo ÃĄp láŧąc TMTW âĒ Truyáŧn dáŧch cháŧng sáŧc âĒ NgÆ°ng tim âĒ Truyáŧn thuáŧc (vášn mᚥch, hÃģa tráŧ,..) âĒ Truyáŧn dáŧch náŧng Äáŧ cao, DDTM âĒ Láŧc mÃĄu liÊn táŧĨc, CTNT, thay HT, thay mÃĄu âĒ ThÃīng tim, cháŧĨp mᚥch mÃĄu pháŧi âĒ Äáš·t mÃĄy tᚥo nháŧp âĒ KhÃīng cÃģ ÄÆ°áŧng truyáŧn ngoᚥi biÊn âĒ LášĨy mášŦu mÃĄu TMTW xÃĐt nghiáŧm
- 7. 1. CHUášĻN Báŧ 1.1. NgÆ°áŧi tháŧąc hiáŧn: BÃĄc sÄĐ và Äiáŧu dÆ°áŧĄng ÄÃĢ ÄÆ°áŧĢc huášĨn luyáŧn 1.2. Báŧnh nhi: ÄÃĄnh giÃĄ lᚥi cÃĄc cháŧng cháŧ Äáŧnh cÃģ tháŧ cÃģ trÊn báŧnh nhi. ÄÃĄnh giÃĄ tÃŽnh trᚥng dáŧ áŧĐng váŧi heparin, lidocain, latex hoáš·c dáŧ áŧĐng váŧi catheter trÆ°áŧc ÄÃģ. GiášĢi thÃch cho báŧnh nhi và thÃĒn nhÃĒn váŧ tÃŽnh trᚥng báŧnh, tháŧ§ thuášt cᚧn là m, nháŧŊng tai biášŋn cÃģ tháŧ gáš·p. GiášĢi thÃch thÃĒn nhÃĒn kÃ― giášĨy Äáŧng Ã― tháŧąc hiáŧn tháŧ§ thuášt CÃĒn báŧnh nhi. Váŧ sinh vÃđng chuášĐn báŧ Äáš·t catheter (dung dáŧch xà phÃēng cháŧĐa chlohexidine 2% hoáš·c chlohexidine 2%) hoáš·c povidine.
- 8. â Thuáŧc và dáŧĨng cáŧĨ: âĒ Thuáŧc an thᚧn : Midazolam hoáš·c Diazepam hoáš·c Morphin hoáš·c Fentanyl theo tuáŧi. Thuáŧc gÃĒy tÊ : Liodocain 2% khi cᚧn. âĒ Dung dáŧch sÃĄt khuášĐn da : cáŧn povidin 10%, chlohexidine 2%. âĒ GÃēn vÃī khuášĐn, gᚥc vÃī khuášĐn. âĒ KhÄn phášŦu thuášt cÃģ láŧ, ÃĄo phášŦu thuášt, gÄng tay vÃī khuášĐn, nÃģn, khášĐu trang. âĒ áŧng chÃch : 1 áŧng chÃch 3ml, 3-5 áŧng chÃch 5ml hoáš·c 10ml âĒ NÆ°áŧc muáŧi sinh lÃ― pha Heparin 5 UI/mL: 1 chai âĒ Báŧ dáŧĨng cáŧĨ tháŧ§ thuášt gáŧm: káŧm kelly thášģng, cong; kÃĐo cášŊt cháŧ; kÃĐo cášŊt gᚥc, kášđp mang kim, kášđp máŧ Batcock, kášđp phášŦu tÃch cÃģ mášĨu, thÃīng lÃēng mÃĄng, cÃĄn dao. Kim, cháŧ silk, lÆ°áŧĄi dao. âĒ Cháŧn láŧąa catheter theo cÃĒn náš·ng hoáš·c láŧĐa tuáŧi theo nguyÊn tášŊc kÃch thÆ°áŧc (Fr â French size) nháŧ nhášĨt và sáŧ nÃēng Ãt nhášĨt phÃđ háŧĢp lÃĒm sà ng hoáš·c pháŧi háŧĢp váŧi kášŋt quášĢ siÊu ÃĒm ÄÃĄnh giÃĄ kÃch thÆ°áŧc mᚥch mÃĄu.
- 9. âĒ Thiášŋt báŧ theo dÃĩi sinh hiáŧu (monitor Äa thÃīng sáŧ), ECG, SpO2. âĒ MÃĄy siÊu ÃĒm cÃģ Äᚧu dÃē Linear, bao nilon báŧc Äᚧu dÃē vÃī khuášĐn nášŋu chÃch TM tráŧąc tiášŋp dÆ°áŧi hÆ°áŧng dášŦn siÊu ÃĒm. âĒ PhÆ°ÆĄng tiáŧn háŧi sáŧĐc cášĨp cáŧĐu, háŧp thuáŧc cháŧng sáŧc cÃģ Lipid 20% nášŋu cÃģ dÃđng lidocain hoáš·c cÃĄc thuáŧc gÃĒy tÊ khÃĄc.
- 10. âĒ Dao moÃĨ. âĒ Báŧ Catheter (1 hoáš·c 2 nÃēng) âĒ KeÃŊp kelly thášģng, cong. âĒ OÃng tieÃĒm: 5-10ml. âĒ ThoÃĒng loÃļng maÃđng. âĒ ChÃĶ coÃĪt, kášđp kim khÃĒu âĒ Thuáŧc tÊ Lidocain 1-2%. âĒ DungdÃēch saÃđt truÃļng. âĒ Heparine/NaCl 0,9% 5Äv/ml DUÃNG CUÃ
- 11. Tuáŧi 0-3 thÃĄng 3-6 thÃĄng 6-12 thÃĄng 1-2 tuáŧi 2-5 tuáŧi 5-10 tuáŧi 10-15 tuáŧi KÃCH Cáŧ CATHETER THEO TUáŧI KÃch cáŧĄ catheter 3F 4F 4-5F 5-6F 6-7F 7-10F 10-13F
- 12. KÃCH Cáŧ CATHETER THEO TUáŧI/CÃN NášķNG
- 14. PP SELDINGER
- 15. PhÃĒn biáŧt káŧđ thuášt PP Seldinger và PP. PICC âĒ ChÃch tÄĐnh mᚥch trung tÃĒm âĒ Luáŧn guidewire âĒ Nong tÄĐnh mᚥch âĒ Luáŧn catheter qua guidewire âĒ Luáŧn catheter bášąng tay âĒ ChÃch tÄĐnh mᚥch ngoᚥi biÊn âĒ KhÃīng luáŧn guidewire âĒ KhÃīng nong tÄĐnh mᚥch âĒ Luáŧn catheter qua kim luáŧn âĒ Luáŧn catheter bášąng nhÃp
- 17. TM ÄÃđi ÄM ÄÃđi Compression of vein TM ÄÃđi xášđp khi ÄÃĻ Äᚧu dÃē siÊu ÃĒm Trong khi Äm ÄÃđi khÃīng xášđp
- 18. CÃC BÆŊáŧC TIášūN HÃNH â Tháŧąc hiáŧn bášĢng kiáŧm An toà n trong phášŦu thuášt, tháŧ§ thuášt âĒ XÃĄc Äáŧnh thÃīng tin báŧnh nhÃĒn Ãt nhášĨt 2 lᚧn váŧi cášĢ ekip ; âĒ NgÆ°áŧi tháŧąc hiáŧn xÃĄc nhášn tÊn tháŧ§ thuášt sáš― là m váŧi cášĢ ekip.
- 19. â Tháŧąc hiáŧn káŧđ thuášt : lᚧn lÆ°áŧĢt táŧŦng bÆ°áŧc ÄÚng trÃŽnh táŧą. âĒ Cháŧn váŧ trà TM dáŧą Äáŧnh Äáš·t catheter theo láŧĐa tuáŧi và tÃŽnh trᚥng báŧnh nhi. XÃĄc Äáŧnh váŧ trà táŧi Æ°u cáŧ§a Äᚧu catheter, táŧŦ ÄÃģ Æ°áŧc lÆ°áŧĢng CD catheter, CD táŧi Äa cáŧ§a guidewire khi luáŧn. âĒ Cháŧn láŧąa phÆ°ÆĄng phÃĄp Äáš·t catheter và thÃīng bÃĄo cho ekip. âĒ GášŊn cÃĄc phÆ°ÆĄng tiáŧn theo dÃĩi sinh hiáŧu (monitor Äa thÃīng sáŧ), ECG, SpO2. âĒ Cháŧ Äáŧnh an thᚧn, giášĢm Äau phÃđ háŧĢp. âĒ ChuášĐn báŧ tÆ° thášŋ báŧnh nhi tÃđy theo váŧ trà Äáš·t catheter: âĒ TM ÄÃđi: nášąm ngáŧa, kÊ mÃīng sao cho vÃđng bášđn tÆ°ÆĄng Äáŧi phášģng, Äáš·t tÆ° thášŋ chÃĒn sao cho 3 Äiáŧm ráŧn, Äáŧng mᚥch ÄÃđi (nášŋp bášđn), gáŧi nášąm thášģng tráŧĨc. âĒ TM cášĢnh trong/dÆ°áŧi ÄÃēn: tÆ° thášŋ Trendelenburg (nášąm ngáŧa, chÃĒn kÊ cao hÆĄn Äᚧu 15-30o , cÃģ tháŧ kÊ cao vÃđng vai Äáŧ hᚥ thášĨp Äᚧu), nghiÊng Äᚧu táŧi Äa váŧ phÃa Äáŧi diáŧn sao cho thášĨy rÃĩ ÄÆ°áŧĢc cÆĄ áŧĐc ÄÃēn chÅĐm.
- 20. âĒ Váŧ trà Nerve - Artery -Vein Káŧļ THUᚎT CHÃCH TM ÄÃI: PP SELDINGER âĒ TÆ° thášŋ: kÊ mÃīng Äáŧ TM thášģng
- 23. âĒ SiÊu ÃĒm khášĢo sÃĄt tÃŽnh trᚥng mᚥch mÃĄu. Nášŋu cÃģ huyášŋt kháŧi thÃŽ chuyáŧn váŧ trà khÃĄc. ÄÃĄnh dášĨu váŧ trà tÄĐnh mᚥch, tráŧŦ trÆ°áŧng háŧĢp váŧ trà Äáš·t catheter khÃīng tháŧ tiášŋp cášn bášąng siÊu ÃĒm hoáš·c tÃŽnh trᚥng cášĨp cáŧĐu táŧi khášĐn váŧi ngÆ°áŧi Äáš·t cÃģ kinh nghiáŧm.
- 24. TM cášĢnh trong ChÃch TM cášĢnh trong dÆ°áŧi siÊu ÃĒm
- 25. Káŧļ THUᚎT CHÃCH TM CášĒNH TRONG TÆ° Thášŋ Trendelenbourg HÆ°áŧng váŧ nÚm vÚ
- 26. Káŧļ THUᚎT CHÃCH TM DÆŊáŧI ÄÃN 1/3 ngoà i hÆ°áŧng váŧ hÃĩm áŧĐc
- 27. âĒ Kiáŧm tra lᚧn 1 : thuáŧc, dáŧĨng cáŧĨ, vášt tÆ° theo bášĢng kiáŧm (lᚧn 1). âĒ Ráŧa da : NgÆ°áŧi pháŧĨ ráŧa da bášąng dung dáŧch sÃĄt khuášĐn ÄÚng cÃĄch. âĒ Táŧi Æ°u hÃģa vÃī khuášĐn cho tháŧ§ thuášt : â Ráŧa tay phášŦu thuášt :TášĨt cášĢ thà nh viÊn ekip tháŧąc hiáŧn ráŧa tay phášŦu thuášt ÄÚng quy Äáŧnh. â NgÆ°áŧi tháŧąc hiáŧn : Äáŧi nÃģn, mang khášĐu trang, ráŧa tay phášŦu thuášt, máš·c ÃĄo phášŦu thuášt, mang gÄng vÃī khuášĐn; â NhÃĒn viÊn khÃĄc : Äáŧi nÃģn, Äeo khášĐu trang, ráŧa tay phášŦu thuášt ÄÚng quy Äáŧnh; âĒ Duy trÃŽ káŧđ thuášt vÃī khuášĐn cho Äášŋn khi kášŋt thÚc thà nh cÃīng tháŧ§ thuášt
- 28. âĒ Tháŧąc hiáŧn âTime outâ: â NgÆ°áŧi pháŧĨ kiáŧm tra viáŧc ÄÃĄnh dášĨu váŧ trÃ; â Kiáŧm tra dáŧĨng cáŧĨ, vášt tÆ° (lᚧn 2); nášŋu dÃđng dÃĒy dášŦn (guidewire) khÃīng cÃđng báŧ: phášĢi kiáŧm tra xem guidewire cÃģ Äáŧ§ Äiáŧu kiáŧn hay khÃīng: quy cÃĄch tÆ°ÆĄng táŧą guidewire cÃđng báŧ váŧ ÄÆ°áŧng kÃnh và chiáŧu dà i, khÃīng hÆ° háŧng. â Kiáŧm tra nhÃĢn thuáŧc, chuášĐn báŧ thuáŧc ; â Äuáŧi khà dÃĒy náŧi, catheter. BÆĄm máŧi nÆ°áŧc muáŧi NaCl 0,9% pha heparin (5 UI/ml) và o catheter và khÃģa lᚥi. â Kášđp dÃĒy náŧi Äiáŧn cáŧąc và o váŧ trà ÄÃĄnh dášĨu Äiáŧm táŧi Äa guidewire cÃģ tháŧ luáŧn hoáš·c ÄuÃīi guidewire, kášŋt náŧi Äᚧu cÃēn lᚥi cáŧ§a Äiáŧn cáŧąc và o háŧ tháŧng Äo ECG (Äáŧi váŧi báŧ catheter cÃģ thiášŋt báŧ kášđp Äiáŧn cáŧąc). âĒ SÃĄt trÃđng vÃđng là m tháŧ§ thuášt bášąng Povidine pha váŧi cáŧn 70o, trášĢi khÄn phášŦu thuášt. â Da bÃŽnh thÆ°áŧng, khÃīng táŧn thÆ°ÆĄng: sÃĄt khuášĐn da 30 giÃĒy, cháŧ khÃī Ãt nhášĨt 30 giÃĒy;
- 29. âĒ SÃĄt trÃđng vÃđng là m tháŧ§ thuášt bášąng Povidine pha váŧi cáŧn 70o, trášĢi khÄn phášŦu thuášt. â Da bÃŽnh thÆ°áŧng, khÃīng táŧn thÆ°ÆĄng: sÃĄt khuášĐn da 30 giÃĒy, cháŧ khÃī Ãt nhášĨt 30 giÃĒy; â Da bášĨt thÆ°áŧng, cÃģ táŧn thÆ°ÆĄng háŧ : sÃĄt khuášĐn da 2 phÚt + cháŧ khÃī Ãt nhášĨt 60 giÃĒy. âĒ Báŧc Äᚧu dÃē siÊu ÃĒm ÄÚng nguyÊn tášŊc vÃī khuášĐn. âĒ GÃĒy tÊ tᚥi cháŧ bášąng Lidocain khi cᚧn.
- 30. âĒ ÄÃĒm kim tiášŋp cášn tÄĐnh mᚥch ÄÃch: âĒ Váŧ trà ÄÃĒm kim và hÆ°áŧng Äi kim thay Äáŧi tÃđy váŧ trà tÄĐnh mᚥch: â TÄĐnh mᚥch ÄÃđi: âĒ Váŧ trÃ: DÆ°áŧi nášŋp bášđn 2-3 cm, phÃa trong Äáŧng mᚥch ÄÃđi âĒ GÃģc tiÊm: thÃīng thÆ°áŧng là 30o ( cÃģ tháŧ Äiáŧu cháŧnh tÃđy theo tÄĐnh mᚥch nášąm nÃīng hay sÃĒu) âĒ HÆ°áŧng kim: hÆ°áŧng váŧ phÃa ráŧn; hoáš·c theo hÆ°áŧng siÊu ÃĒm ÄÃĄnh dášĨu â TÄĐnh mᚥch cášĢnh trong: âĒ Váŧ trÃ: Äáŧnh cáŧ§a tam giÃĄc Sedillot ÄÆ°áŧĢc tᚥo báŧi 2 nhÃĄnh cÆĄ áŧĐc ÄÃēn chÅĐm và ÄÃĄy là xÆ°ÆĄng ÄÃēn khi Äᚧu nghiÊng táŧi Äa váŧ phÃa Äáŧi bÊn. âĒ GÃģc tiÊm: 30-45o âĒ HÆ°áŧng kim: hÆ°áŧng váŧ nÚm vÚ cÃđng bÊn, khÃīng ÄÆ°áŧĢc vÆ°áŧĢt quÃĄ xÆ°ÆĄng ÄÃēn; hoáš·c theo hÆ°áŧng siÊu ÃĒm ÄÃĄnh dášĨu. â TÄĐnh mᚥch dÆ°áŧi ÄÃēn:
- 31. Luáŧn catheter theo phÆ°ÆĄng phÃĄp Seldinger: âĒ NgÆ°áŧi pháŧĨ cᚧm giáŧŊ nguyÊn Äᚧu dÃē mÃĄy siÊu ÃĒm. NgÆ°áŧi tháŧąc hiáŧn cᚧm dÃĒy dášŦn cáŧ§a catheter luáŧn và o kim theo PP Seldinger: âĒ Khi thášĨy cÃģ mÃĄu pháŧĨt ra trong áŧng chÃch thÃŽ dáŧŦng kim lᚥi, thÃĄo áŧng tiÊm, luáŧn guidewire và o Äáŧc kim, ÄÆ°a guidewire và o theo chiáŧu dà i táŧi Äa ÄÃĢ Æ°áŧc lÆ°áŧĢng. LÆ°u Ã―: luáŧn guidewire khi cÃģ cášĢm giÃĄc vÆ°áŧng phášĢi dáŧŦng lᚥi, xoay, Äáŧi hÆ°áŧng âĒ RÚt kim chÃch, giáŧŊ guidewire. ÄÃĻ váŧ trà chÃch Äáŧ trÃĄnh chášĢy mÃĄu, táŧĨ mÃĄu. âĒ Luáŧn dáŧĨng cáŧĨ nong và o guidewire Äáŧ máŧ ráŧng ÄÆ°áŧng và o tÄĐnh mᚥch. âĒ RÚt dáŧĨng cáŧĨ nong, giáŧŊ guidewire, luáŧn catheter và o tÄĐnh mᚥch. âĒ RÚt hášŋt guidewire, giáŧŊ cáŧ Äáŧnh catheter. âĒ DÃđng áŧng chÃch cháŧĐa nÆ°áŧc muáŧi sinh lÃ― cÃģ pha Heparin rÚt ngÆ°áŧĢc xem cÃģ mÃĄu ra táŧŦ catheter và o áŧng chÃch. â Nášŋu khÃīng cÃģ mÃĄu thÃŽ váŧŦa rÚt táŧŦ táŧŦ catheter ï khÃīng cÃģ mÃĄu: TB. â Nášŋu rÚt ra mÃĄu Äáŧ tÆ°ÆĄi, dÃēng mÃĄu táŧą ÄášĐy pÃt tÃīng, cÃģ nháŧp Äášp cáŧ§a máŧĐc nÆ°áŧc trong áŧng tiÊm: ÄÃĢ chÃch và o Äáŧng mᚥch, rÚt catheter, bÄng ÃĐp. Sau ÄÃģ chÃch lᚥi. âĒ KhÃĒu cáŧ Äáŧnh catheter. âĒ SÃĄt trÃđng vÃđng Äáš·t catheter, bÄng cáŧ Äáŧnh
- 32. GÃĒy tÊ - dÆ°áŧi nášŋp bášđn 1-2-3cm
- 33. ChÃch TM ÄÃđi gÃģc 300 Luáŧn thÃīng nÃēng (guidewire)
- 34. Luáŧn kim nong Nong tÄĐnh mᚥch
- 35. Luáŧn catheter và o guidewire Luáŧn catheter và o TM ÄÃđi
- 36. RÚt thÃīng nÃēng BÆĄm dung dáŧch NaCl 0,9%/heparine
- 37. KhÃĒu cáŧ Äáŧnh catheter
- 38. âĒ LuÃīn quan sÃĄt sinh hiáŧu, ECG, SpO2 khi luáŧn guidewire và catheter. âĒ XÃĄc nhášn ÄÃĢ rÚt guidewire an toà n váŧi ekip. âĒ Cáŧ Äáŧnh catheter : khÃĒu hoáš·c dÃĄn bášąng Äášŋ cáŧ Äáŧnh. âĒ Bolus natri clorua 0,9% cÃģ pha heparin : sáŧ ml = tháŧ tÃch máŧi táŧŦng loᚥi catheter. âĒ Äášy nášŊp cÃĄc Äᚧu catheter. âĒ Kiáŧm tra cÃĄc tai biášŋn cÆĄ háŧc và xáŧ lÃ―. âĒ BÄng bášąng miášŋng dÃĄn trong suáŧt.
- 39. â ÄÃĄnh giÃĄ sau tháŧ§ thuášt: Kiáŧm tra catheter: Catheter thÃīng táŧt sau khi ÄÃĢ cáŧ Äáŧnh Kiáŧm tra catheter ÄÚng váŧ trÃ: âĒ Xquang ngáŧąc: Äᚧu catheter khÃīng ÄÆ°áŧĢc và o buáŧng nhÄĐ (Äáš·t catheter TM cášĢnh trong, TM dÆ°áŧi ÄÃēn) âĒ SiÊu ÃĒm ngáŧąc - báŧĨng: Äᚧu catheter khÃīng và o TM cháŧ§ dÆ°áŧi (Äáš·t catheter TM ÄÃđi) Kiáŧm tra lᚥi dáŧĨng cáŧĨ, xÃĄc nhášn guidewire cÃēn nguyÊn vášđn. Ghi thÃīng tin và kÃ― tÊn trÊn bÄng dÃĄn Äáŧ xÃĄc nhášn catheter cÃģ tháŧ sáŧ dáŧĨng: Ngà y giáŧ Äáš·t, chiáŧu dà i catheter trong lÃēng mᚥch, háŧ tÊn ngÆ°áŧi tháŧąc hiáŧn. âĒ Ghi chÃĐp háŧ sÆĄ Äᚧy Äáŧ§ cÃĄc yášŋu táŧ: âĒ TÆ°áŧng trÃŽnh tháŧ§ thuášt; âĒ ThÃīng tin catheter; âĒ Kášŋ hoᚥch chÄm sÃģc; âĒ Tháŧi gian lÆ°u dáŧą kiášŋn.
- 41. Kà THUAÃT âĒ LÆ°u Ã―: .RÚt khÃīng bÆĄm khi chÃch TM .Nášŋu chÃch trÚng ÄM, rÚt kim, ášĨn cháš·t .DÃđng kim nháŧ Äáŧ chÃch TM áŧ trášŧ nháŧ
- 42. TAI BIášūN, BIášūN CHáŧĻNG âĒ Nhiáŧ m trÃđng âĒ ThuyÊn tášŊc âĒ Sai váŧ trà âĒ TášŊc âĒ Tᚥo mà ng fibrin âĒ TáŧĨt âĒ VáŧĄ, náŧĐt âĒ Huyášŋt kháŧi âĒ TKMP âĒ Tháŧ§ng mᚥch mÃĄu âĒ ChÃĻn ÃĐp tim âĒ ViÊm náŧi tÃĒm mᚥc âĒ RLN thášĨt âĒ ViÊm tÄĐnh mᚥch âĒ Cuff erosion
- 43. TAI BIášūN, BIášūN CHáŧĻNG TB & BC âĒ ChášĢy mÃĄu MÃĄu táŧĨ, TMMP âĒ TKMP âĒ Nghášđt/tášŊc Gášp, xoášŊn, mÃĄu ÄÃīng âĒ Nhiáŧ m trÃđng âĒ PhÃđ, ThoÃĄt mᚥch/tháŧ§ng mᚥchmÃĄu âĒ DÃē Ä-TM âĒ RLNT Xáŧ trà âĒ BÄng ÃĐp, Âą tášĐm adrenalin, khÃĒu âĒ DL khà MP âĒ TÆ° thášŋ, hÚt,bÆĄm Thay cath âĒ KhÃĄng sinh, rÚt âĒ Thay, rÚt âĒ Máŧ tÃĄch, náŧi âĒ RÚt guidewire ra báŧt PhÃēng ngáŧŦa âĒ BÄng ÃĐp, KT ÄÚng âĒ KT ÄÚng, Váŧ trà ÄÚng âĒ Cáŧ Äáŧnh, tÆ° thášŋ âĒ TT vÃī trÃđng âĒ Luáŧn nhášđ âĒ Guidewie cÃģ kášđp hÆ°áŧng dášŦn sÃģng ECG Äáŧ trÃĄnh và o sÃĒu