Materi Basic Life Support.pdf
- 1. Disampaikan pada : Pelatihan Code Blue & EWS RSUD Arifin NuŌĆÖmang 17 ŌĆō 18 September 2022
- 2. Tujuan Pembelajaran Umum ŌĆó Peserta mampu menjelaskan dan melakukan langkah- langkah secara berurutan dalam melakukan Resusitasi Jantung Paru Khusus 1. Mampu mengenali kejadian Henti Nafas 2. Mampu mengenali kejadian henti Jantung 3. Mampu melakukan tehnik kompressi dan ventilasi 4. Mampu melakukan pemberian posisi pemulihan
- 4. Tidak dapat suplai oksigen 3 ŌĆō 8 menit MATI
- 5. Ketelambatan Peluang Berhasil 1 menit 98 % 3 menit 50 % 10 menit 1 %
- 6. ŌĆó Mengembalikan fungsi sirkulasi dan/atau pernapasan ŌĆó Memberikan bantuan eksternal terhadap sirkulasi dan ventilasi Henti Jantung Henti Napas
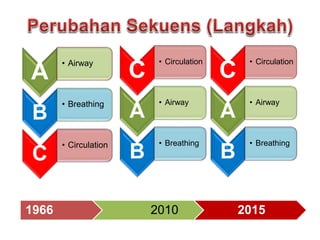
- 8. A ŌĆó Airway B ŌĆó Breathing C ŌĆó Circulation 1966 2010 2015 C ŌĆó Circulation A ŌĆó Airway B ŌĆó Breathing C ŌĆó Circulation A ŌĆó Airway B ŌĆó Breathing
- 9. D ŌĆó Danger R ŌĆó Response S ŌĆó Shout Call EMS C ŌĆó Circulation A ŌĆó Airway B ŌĆó Breathing Pastikan keamanan Cek respon pasien ŌĆó Minta Bantuan, Hubungi EMS, Aktifkan Tim Resusitasi ŌĆó Cek Napas, Cek Nadi ŌĆó Kompresi 30 x Bebaskan Jalan Napas Bantuan Napas 2x
- 10. Pastikan keamanan 3 Aman (3A): ŌĆō Aman Penolong ŌĆō Aman Pasien ŌĆō Aman Lingkungan
- 11. Menilai Respon Pasien Tepuk bahu dan teriak ŌĆ£Bangun Pak/Bu!ŌĆØ atau ŌĆ£Buka mata Pak/Bu!ŌĆØ Hati-hati kemungkinan trauma leher !!! Memeriksa respon pasien dengan menepuk bahu pasien atau dengan rangsang nyeri A ŌĆó Alert V ŌĆó Verbal P ŌĆó Pain U ŌĆó Unresponsive
- 12. Jika pasien tidak memberikan respon, segera panggil bantuan dengan cara berteriak ŌĆ£Tolong!, ada orang tidak sadarŌĆØ untuk mengaktifkan emergency medical service (EMS). Berteriak meminta bantuan
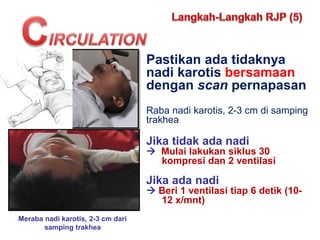
- 13. Pastikan ada tidaknya nadi karotis bersamaan dengan scan pernapasan Raba nadi karotis, 2-3 cm di samping trakhea Jika tidak ada nadi ’āĀ Mulai lakukan siklus 30 kompresi dan 2 ventilasi Jika ada nadi ’āĀ Beri 1 ventilasi tiap 6 detik (10- 12 x/mnt) Meraba nadi karotis, 2-3 cm dari samping trakhea
- 14. Atur Posisi Pasien dan Penolong ŌĆó Posisi pasien supine di atas permukaan yang keras & datar ŌĆó Posisi penolong berlutut disamping pasien (di luar RS) atau berdiri disamping tempat tidur pasien (di RS) Penolong meletakkan tumit telapak tangan pada midsternum, diantara 2 papilla mamae dengan telapak tangan menumpuk dengan jari ditautkan. Posisi tangan pada midsternum
- 15. Dengan posisi badan tegak lurus, penolong mengkompresi dada lurus ke bawah secara teratur dengan kecepatan 100- 120x/menit Kedalaman adekuat: Kompresi pada midsternum Kedalaman Rasio Kecepatan Siklus Dewasa 2ŌĆØ-2,4ŌĆØ (5-6 cm) 30:2 (1 atau 2 Penolong) 100- 120x/menit 5 Siklus Anak 2ŌĆØ (5 cm)/ 1/3 AP Dada 30:2 (1 penolong) 15:2 (2 penolong) 100-120 x/menit 5 Siklus 10 Siklus Bayi 1,5ŌĆØ (4 cm)/ 1/3 AP Dada 30:2 (1 penolong) 15:2 (2 penolong) 100- 120x/menit 5 Siklus 10 Siklus
- 16. Terdiri atas 2 tahap: 1. Membersihkan jalan napas 2. Membebaskan jalan napas Head tilt Tidak boleh dilakukan pada trauma servikal !!! Head tilt dan Chin Lift Chin Lift
- 17. Rekomendasi AHA 2015 : Pada pasien suspek cedera servikal gunakan jaw thrust ŌĆó Sekitar 0,12 - 3,7% pasien henti jantung mengalami cedera servikal ŌĆó Risiko cedera servikal meningkat jika pasien mengalami cedera pada kepala dan muka atau GCS <8 Jaw thrust
- 18. Beri napas 2 kali dengan volume tidal, dengan teknik: 1. Mouth to Mouth 2. Mouth to Nose 3. Mouth to Mask 4. Mouth to Stoma Mouth to Mouth Mouth to Mask Pocket Mask Mouth to Stoma
- 19. Teknik EC Clamp BAG VALVE MASK Pegang BVM dengan teknik ŌĆ£EC ClampŌĆØ : ŌĆó Ibu jari & telunjuk membentuk huruf C, memegang masker ŌĆó Tiga jari lainnya membentuk huruf E, ekstensi kepala 2 orang penolong
- 20. ŌĆó Sesudah 2 menit ’āĀ evaluasi ŌĆō Jika tidak ada nadi karotis, lakukan kembali kompresi dan ventilasi 30 : 2. ŌĆō Jika nadi teraba dan napas tidak ada, berikan bantuan napas sebanyak 10x/menit dan monitor nadi setiap 2 menit. ŌĆō Jika nadi teraba dan napas ada, beri posisi mantap (recovery position) ŌĆō Waspada terhadap kemungkinan pasien mengalami henti napas kembali, jika terjadi segera terlentangkan pasien dan lakukan napas buatan kembali.
- 21. 1 2 3 4
- 22. Pastikan keamanan Cek respon korban Tidak ada respon (unresponsive) Memanggil Bantuan / Aktifkan EMS Get AED Cek Napas, Cek nadi : Pastikan nadi dalam 10 detik? Mulai siklus 30 KOMPRESI dan 2 NAPAS Ada denyut nadi Segera lanjutkan RJP selama 2 menit Cek irama setiap 2 menit, sampai tim dengan alat lebih lengkap datang. Tak ada denyut nadi AED / defibrilator datang Rekam irama jantung, apakah bisa didefibrilasi atau tidak ? Berikan 1 shock Segera lanjutkan RJP untuk 5 siklus (2 menit) ŌĆóBeri 1 napas tiap 5-6 detik (10-12 x/menit) ŌĆóCek ulang tiap 2 menit Catatan : Kotak dgn garis putus-putus dilakukan oleh penolong profesional, bukan oleh penolong awam Ya Tidak
- 23. Sirkulasi & Ventilasi Spontan Penolong kelelahan DNR (Do Not Resuscitation) Tanda Kematian STOP !!! 1 ŌĆó Kaku Mayat 2 ŌĆó Lebam Mayat 3 ŌĆó Pupil Lebar 4 ŌĆó Refleks Cahaya (-)
- 24. Akibat Bantuan Napas Inflasi gaster Regurgitasi Akibat Kompresi Fraktur iga Pneumothorak Hemothoraks Kontusio Paru Laserasi hati & limpa Emboli lemak
- 25. Alat untuk memberikan kejutan (shock) listrik pada henti jantung secara otomatis
- 26. KEGUNAAN AED 1. Memberikan kejutan listrik untuk memulihkan kembali kontraksi jantung pada kasus henti jantung 2. Menganalisa/menginterpretasi irama jantung dan memberikan advise/instruksi kepada penolong kapan dibutuhkan kejutan listrik 3. Hanya memberikan energi kejut listrik untuk irama jantung yang perlu kejutan listrik.
- 27. Dapat diberi kejut listrik (shockable) Tidak boleh diberi kejut listrik (unshockable) Ventricular Tachicardia (VT) yang tanpa nadi Ventricular Fibrillation (VF) Asystole
- 28. Persiapan sebelum memasang AED ŌĆó Bebaskan pakaian dari dada korban ŌĆó Evakuasi korban ke area aman, jauhkan dari gas. ŌĆó Bersihkan dada korban dari keringat dan air (lap dengan tissu) ŌĆó Hindari korban kontak dengan logam. ŌĆó Cukur bulu pada area penempelan pad
- 29. Penempatan pad AED Satu Pad pada dada kiri disamping puting 1. Buka pad dan kabel dari kemasan 2. Lepaskan pelindung pads 3. Ikuti lokasi penempatan sesuai pada gambar yang tertera. Satu Pad pada dada kanan tepat dibawah tulang selangka 4. Tempelkan pad pada dada 5. Jangan sentuh korban pada saat menganalisa irama jantung 6. Stand Clear saat menekan tombol Kejut Kurangi interupsi/jeda CPR saat memasang pad AED hingga pemberian kejutan listrik (Defibrilasi)
- 30. Pasang Pad AED Lanjutkan CPR Tempelkan pad AED tanpa menghentikan kompresi dada Teruskan kompresi 30 kali: 2 kali ventilasi saat AED telah terpasang sampai AED melakukan analisa irama jantung.
- 31. Praktik memasang Pad AED saat CPR sedang berlangsung 1. Teruskan langkah-langkah CPR ŌĆ£A- B-CŌĆØ 2. Buka kotak AED 3. Persiapkan dada korban 4. Tempelkan pad Dada Kanan dan Kiri 5. Hidupkan (Turn On) AED + Sambungkan Kabel Konektor 6. Analisa Irama Jantung Workshop ASMEN VI
- 32. Jangan Sentuh Korban Tekan Tombol Untuk Kejutan Ketika AED memberikan aba-aba ŌĆ£STAND CLEARŌĆØ, maka jangan ada yang menyentuh korban. Dua detik kemudian lalu tekan tombol power untuk memberikan kejutan listrik. The shock is delivered.
- 33. ŌĆó Aehlert, B. (2012). ACLS Study Guide. 4th Ed. St. Louis, Missouri: Mosby Elsevier ŌĆó Berg, R.A., Hemphill, R., Abella, B.S., et al. (2010). Part 5: Adult Basic Life Support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation, Journal of American Heart Association, 122, 122;S685-S705 ŌĆó Koster, R.W., Baubin, M.A., Bossaert, L.L., et al. (2010). European Resuscitation Council Guidelines for Resuscitation 2010. Section 2. Adult basic life support and use of automated external defibrillators. Resuscitation, 81, 1277 ŌĆō 1292. ŌĆó Neumar, R.W., Otto, C.W., Link, M.S., et al. (2010). Part 8: Adult Advanced Cardiovascular Life Support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation, Journal of American Heart Association, 122, 122;S729-S767 ŌĆó Travers, A.H., Rea, T.D., Bobrow, B.J., et al. (2010). Part 4: CPR Overview 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation, Journal of American Heart Association, 122, 122;S676-S684.
- 34. ŌĆó Recommendations. Resuscitation. 2015. In press. ŌĆó Ringh M, Rosenqvist M, Hollenberg J, Jonsson M, Fredman D, Nordberg P, J├żrnbert-Pettersson H, Hasselqvist-Ax I, Riva G, Svensson L. Mobilephone dispatch of laypersons for CPR in out-of-hospital cardiac arrest. NEngl J Med. 2015;372:2316ŌĆō2325. doi: 10.1056/NEJMoa1406038. ŌĆó Frascone RJ, Wayne MA, Swor RA, Mahoney BD, Domeier RM, Olinger ML, Tupper DE, Setum CM, Burkhart N, Klann L, Salzman JG, Wewerka SS, Yannopoulos D, Lurie KG, OŌĆÖNeil BJ, Holcomb RG, Aufderheide TP. Treatment of non- traumatic out-of-hospital cardiac arrest with active compression decompression cardiopulmonary resuscitation plus an impedance threshold device. Resuscitation. 2013;84:1214ŌĆō1222. doi: 10.1016/j. resuscitation.2013.05.002. ŌĆó Kleinman, Monica E et al. Part 5: Adult Basic Life Support and Cardiopulmonary Resuscitation Quality: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2015;132:S414-S435. doi: 10.1161/CIR.0000000000000259.(http://circ.ahajournals.org). Online. Diakses pada tanggal 20 Oktober 2015..