–ú–Ķ—ā–į–Ī–ĺ–Ľ–ł–∑–ľ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į
- 1. –ú–Ķ—ā–į–Ī–ĺ–Ľ–ł–∑–ľ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–į –ł –ĺ—Ā–ĺ–Ī–Ķ–Ĺ–Ĺ–ĺ—Ā—ā–ł —ā—Ä–į–Ĺ—Ā–Ņ–ĺ—Ä—ā–į —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–į. –ď–ł–Ņ–Ķ—Ä—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł–ł. –ź—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑ –Ď–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–į—Ź —Ö–ł–ľ–ł—Ź. –õ–Ķ–ļ—Ü–ł—Ź 12 –ó–į–≤.–ļ–į—Ą–Ķ–ī—Ä–ĺ–Ļ, –ļ.–ľ–Ķ–ī.–Ĺ., –ī–ĺ—Ü. –®–į—ā–ĺ–≤–į –ě–Ľ—Ć–≥–į –ü–Ķ—ā—Ä–ĺ–≤–Ĺ–į –Ē–ĺ–Ĺ–Ķ—Ü–ļ, 2015
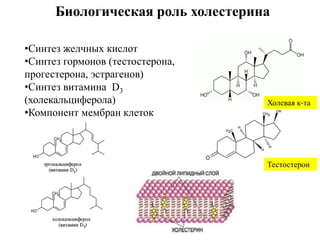
- 3. –Ď–ł–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–į—Ź —Ä–ĺ–Ľ—Ć —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į ‚ÄĘ–°–ł–Ĺ—ā–Ķ–∑ –∂–Ķ–Ľ—á–Ĺ—č—Ö –ļ–ł—Ā–Ľ–ĺ—ā ‚ÄĘ–°–ł–Ĺ—ā–Ķ–∑ –≥–ĺ—Ä–ľ–ĺ–Ĺ–ĺ–≤ (—ā–Ķ—Ā—ā–ĺ—Ā—ā–Ķ—Ä–ĺ–Ĺ–į, –Ņ—Ä–ĺ–≥–Ķ—Ā—ā–Ķ—Ä–ĺ–Ĺ–į, —ć—Ā—ā—Ä–į–≥–Ķ–Ĺ–ĺ–≤) ‚ÄĘ–°–ł–Ĺ—ā–Ķ–∑ –≤–ł—ā–į–ľ–ł–Ĺ–į D3 (—Ö–ĺ–Ľ–Ķ–ļ–į–Ľ—Ć—Ü–ł—Ą–Ķ—Ä–ĺ–Ľ–į) ‚ÄĘ–ö–ĺ–ľ–Ņ–ĺ–Ĺ–Ķ–Ĺ—ā –ľ–Ķ–ľ–Ī—Ä–į–Ĺ –ļ–Ľ–Ķ—ā–ĺ–ļ –•–ĺ–Ľ–Ķ–≤–į—Ź –ļ-—ā–į –Ę–Ķ—Ā—ā–ĺ—Ā—ā–Ķ—Ä–ĺ–Ĺ
- 5. –°–ł–Ĺ—ā–Ķ–∑ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–ĺ–Ķ –ľ–Ķ—Ā—ā–ĺ —Ā–ł–Ĺ—ā–Ķ–∑–į ‚Äď –Ņ–Ķ—á–Ķ–Ĺ—Ć –≤ –Ņ–Ķ—á–Ķ–Ĺ–ł —Ā–ł–Ĺ—ā–Ķ–∑–ł—Ä—É–Ķ—ā—Ā—Ź –Ī–ĺ–Ľ–Ķ–Ķ 50% —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –≤ —ā–ĺ–Ĺ–ļ–ĺ–ľ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–Ķ - 15- 20% –ĺ—Ā—ā–į–Ľ—Ć–Ĺ–ĺ–Ļ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ —Ā–ł–Ĺ—ā–Ķ–∑–ł—Ä—É–Ķ—ā—Ā—Ź –≤ –ļ–ĺ–∂–Ķ, –ļ–ĺ—Ä–Ķ –Ĺ–į–ī–Ņ–ĺ—á–Ķ—á–Ĺ–ł–ļ–ĺ–≤, –Ņ–ĺ–Ľ–ĺ–≤—č—Ö –∂–Ķ–Ľ–Ķ–∑–į—Ö –Ľ–ĺ–ļ–į–Ľ–ł–∑–į—Ü–ł—Ź —Ā–ł–Ĺ—ā–Ķ–∑–į ‚Äď —Ü–ł—ā–ĺ–Ņ–Ľ–į–∑–ľ–į –ļ–Ľ–Ķ—ā–ĺ–ļ
- 6. –°–ł–Ĺ—ā–Ķ–∑ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –ź–Ĺ–į–Ľ–ĺ–≥–ł—á–Ĺ—č–Ķ —Ä–Ķ–į–ļ—Ü–ł–ł –≤ –ľ–ł—ā–ĺ—Ö–ĺ–Ĺ–ī—Ä–ł—Ź—Ö! –ě –ļ–į–ļ–ĺ–ľ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā–Ķ –ł–ī–Ķ—ā —Ä–Ķ—á—Ć?? –°–ł–Ĺ—ā–Ķ–∑ –ļ–Ķ—ā–ĺ–Ĺ–ĺ–≤—č—Ö —ā–Ķ–Ľ!
- 9. –†–Ķ–≥—É–Ľ—Ź—Ü–ł—Ź —Ā–ł–Ĺ—ā–Ķ–∑–į —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –ö–Ľ—é—á–Ķ–≤–ĺ–Ļ —Ą–Ķ—Ä–ľ–Ķ–Ĺ—ā - –ď–ú–ď-–ö–ĺ–ź-—Ä–Ķ–ī—É–ļ—ā–į–∑–į (–Ě–ź–Ē–§–Ě–Ě-–∑–į–≤–ł—Ā–ł–ľ—č–Ļ) –§–ĺ—Ā—Ą–ĺ—Ä–ł–Ľ–ł—Ä–ĺ–≤–į–Ĺ–ł–Ķ/–ī–Ķ—Ą–ĺ—Ā—Ą–ĺ—Ä–ł–Ľ–ł—Ä–ĺ–≤–į–Ĺ–ł–Ķ: –ė–Ĺ—Ā—É–Ľ–ł–Ĺ ‚Üí –ī–Ķ—Ą–ĺ—Ā—Ą–ĺ—Ä–ł–Ľ–ł—Ä–ĺ–≤–į–Ĺ–ł–Ķ –ď–ú–ď-–ö–ĺ–ź-—Ä–Ķ–ī—É–ļ—ā–į–∑—č ‚Üí –į–ļ—ā–ł–≤–Ĺ–ĺ–Ķ —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–Ķ —Ą–Ķ—Ä–ľ–Ķ–Ĺ—ā–į –°–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ, –≤ –į–Ī—Ā–ĺ—Ä–Ī—ā–ł–≤–Ĺ—č–Ļ –Ņ–Ķ—Ä–ł–ĺ–ī —Ā–ł–Ĺ—ā–Ķ–∑ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–į —É–≤–Ķ–Ľ–ł—á–ł–≤–į–Ķ—ā—Ā—Ź. –í –Ņ–ĺ—Ā—ā–į–Ī—Ā–ĺ—Ä–Ī—ā–ł–≤–Ĺ–ĺ–ľ —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–ł –≥–Ľ—é–ļ–į–≥–ĺ–Ĺ —á–Ķ—Ä–Ķ–∑ –Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ–ļ–ł–Ĺ–į–∑—É –ź —Ā—ā–ł–ľ—É–Ľ–ł—Ä—É–Ķ—ā —Ą–ĺ—Ā—Ą–ĺ—Ä–ł–Ľ–ł—Ä–ĺ–≤–į–Ĺ–ł–Ķ –ď–ú–ď-–ö–ĺ–ź-—Ä–Ķ–ī—É–ļ—ā–į–∑—č, –Ņ–Ķ—Ä–Ķ–≤–ĺ–ī—Ź –Ķ—Ď –≤ –Ĺ–Ķ–į–ļ—ā–ł–≤–Ĺ–ĺ–Ķ —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–Ķ. –í —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā–Ķ —Ā–ł–Ĺ—ā–Ķ–∑ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–į –≤ –Ņ–ĺ—Ā—ā–į–Ī—Ā–ĺ—Ä–Ī—ā–ł–≤–Ĺ–ĺ–ľ –Ņ–Ķ—Ä–ł–ĺ–ī–Ķ –ł –Ņ—Ä–ł –≥–ĺ–Ľ–ĺ–ī–į–Ĺ–ł–ł –ł–Ĺ–≥–ł–Ī–ł—Ä—É–Ķ—ā—Ā—Ź. –ö–ĺ–Ĺ–Ķ—á–Ĺ—č–Ļ –Ņ—Ä–ĺ–ī—É–ļ—ā –ľ–Ķ—ā–į–Ī–ĺ–Ľ–ł—á–Ķ—Ā–ļ–ĺ–≥–ĺ –Ņ—É—ā–ł (—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ) —Ā–Ĺ–ł–∂–į–Ķ—ā —Ā–ļ–ĺ—Ä–ĺ—Ā—ā—Ć —ā—Ä–į–Ĺ—Ā–ļ—Ä–ł–Ņ—Ü–ł–ł –≥–Ķ–Ĺ–į –ď–ú–ď-–ö–ĺ–ź-—Ä–Ķ–ī—É–ļ—ā–į–∑—č, –Ņ–ĺ–ī–į–≤–Ľ—Ź—Ź —ā–į–ļ–ł–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ—č–Ļ —Ā–ł–Ĺ—ā–Ķ–∑. –í –Ņ–Ķ—á–Ķ–Ĺ–ł –į–ļ—ā–ł–≤–Ĺ–ĺ –ł–ī—Ď—ā —Ā–ł–Ĺ—ā–Ķ–∑ –∂—Ď–Ľ—á–Ĺ—č—Ö –ļ–ł—Ā–Ľ–ĺ—ā –ł–∑ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–į, –Ņ–ĺ—ć—ā–ĺ–ľ—É –ł –∂—Ď–Ľ—á–Ĺ—č–Ķ –ļ–ł—Ā–Ľ–ĺ—ā—č (–ļ–į–ļ –ļ–ĺ–Ĺ–Ķ—á–Ĺ—č–Ķ –Ņ—Ä–ĺ–ī—É–ļ—ā—č —Ā–ł–Ĺ—ā–Ķ–∑–į) –Ņ–ĺ–ī–į–≤–Ľ—Ź—é—ā –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –≥–Ķ–Ĺ–į –ď–ú–ď-–ö–ĺ–ź-—Ä–Ķ–ī—É–ļ—ā–į–∑—č
- 11. –Ę—Ä–į–Ĺ—Ā–Ņ–ĺ—Ä—ā —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į, —Ä–ĺ–Ľ—Ć –õ–ü–í–ü ‚ÄĘ–Ņ–ĺ—Ā—ā–į–≤–Ľ—Ź—é—ā –į–Ņ–ĺ–Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ—č –ī—Ä—É–≥–ł–ľ –õ–ü (–≤ –ļ—Ä–ĺ–≤–ł –į–Ņ–ĺ–°-II –ł –į–Ņ–ĺ–ē –Ņ–Ķ—Ä–Ķ–Ĺ–ĺ—Ā—Ź—ā—Ā—Ź —Ā –õ–ü–í–ü –Ĺ–į –•–ú –ł –õ–ü–ě–Ě–ü) ‚ÄĘ—É—á–į—Ā—ā–≤—É—é—ā –≤ —ā–į–ļ –Ĺ–į–∑—č–≤–į–Ķ–ľ–ĺ–ľ ¬ę–ĺ–Ī—Ä–į—ā–Ĺ–ĺ–ľ —ā—Ä–į–Ĺ—Ā–Ņ–ĺ—Ä—ā–Ķ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į¬Ľ –õ–ü–í–ü —Ā–ł–Ĺ—ā–Ķ–∑–ł—Ä—É—é—ā—Ā—Ź –≤ –Ņ–Ķ—á–Ķ–Ĺ–ł –ė–ľ–Ķ—é—ā –Ĺ–Ķ–Ī–ĺ–Ľ—Ć—ą–ĺ–Ļ —Ä–į–∑–ľ–Ķ—Ä –ł —Ā–ĺ–ī–Ķ—Ä–∂–į—ā –≤—č—Ā–ĺ–ļ–ł–Ļ –Ņ—Ä–ĺ—Ü–Ķ–Ĺ—ā –Ī–Ķ–Ľ–ļ–ĺ–≤ –ł —Ą–ĺ—Ā—Ą–ĺ–Ľ–ł–Ņ–ł–ī–ĺ–≤. –í –Ņ–Ķ—á–Ķ–Ĺ–ł –≤ –õ–ü–í–ü –≤–ļ–Ľ—é—á–į—é—ā—Ā—Ź –į–Ņ–ĺ–Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ—č –ź, –ē, –°-II, —Ą–Ķ—Ä–ľ–Ķ–Ĺ—ā –õ–•–ź–Ę (–Ľ–Ķ—Ü–ł—ā–ł–Ĺ—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ-–į—Ü–ł–Ľ—ā—Ä–į–Ĺ—Ā—Ą–Ķ—Ä–į–∑–į) –Ē–Ľ—Ź –Ņ–Ķ—Ä–Ķ–Ĺ–ĺ—Ā–į —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –≤ –õ–ü–í–ü —Ā—É—Č–Ķ—Ā—ā–≤—É–Ķ—ā —Ā–Ľ–ĺ–∂–Ĺ—č–Ļ –ľ–Ķ—Ö–į–Ĺ–ł–∑–ľ. –Ě–į –Ņ–ĺ–≤–Ķ—Ä—Ö–Ĺ–ĺ—Ā—ā–ł –õ–ü–í–ü –Ĺ–į—Ö–ĺ–ī–ł—ā—Ā—Ź —Ą–Ķ—Ä–ľ–Ķ–Ĺ—ā –õ–•–ź–Ę, –ļ–ĺ—ā–ĺ—Ä—č–Ļ –Ņ—Ä–Ķ–≤—Ä–į—Č–į–Ķ—ā —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ, –ł–ľ–Ķ—é—Č–ł–Ļ –≥–ł–ī—Ä–ĺ–ļ—Ā–ł–Ľ—Ć–Ĺ—É—é –≥—Ä—É–Ņ–Ņ—É, –≤—č—Ā—ā—É–Ņ–į—é—Č—É—é –Ĺ–į –Ņ–ĺ–≤–Ķ—Ä—Ö–Ĺ–ĺ—Ā—ā—Ć –Ľ–ł–Ņ–ĺ–Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ–ĺ–≤ –ł–Ľ–ł –ľ–Ķ–ľ–Ī—Ä–į–Ĺ –ļ–Ľ–Ķ—ā–ĺ–ļ, –≤ —ć—Ą–ł—Ä—č —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į. –†–į–ī–ł–ļ–į–Ľ –∂–ł—Ä–Ĺ–ĺ–Ļ –ļ–ł—Ā–Ľ–ĺ—ā—č –Ņ–Ķ—Ä–Ķ–Ĺ–ĺ—Ā–ł—ā—Ā—Ź –ĺ—ā —Ą–ĺ—Ā—Ą–į—ā–ł–ī–ł–Ľ—Ö–ĺ–Ľ–ł–Ĺ–į –Ĺ–į –≥–ł–ī—Ä–ĺ–ļ—Ā–ł–Ľ—Ć–Ĺ—É—é –≥—Ä—É–Ņ–Ņ—É —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į. –†–Ķ–į–ļ—Ü–ł—Ź –į–ļ—ā–ł–≤–ł—Ä—É–Ķ—ā—Ā—Ź –į–Ņ–ĺ–Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ–ĺ–ľ A-I, –≤—Ö–ĺ–ī—Ź—Č–ł–ľ –≤ —Ā–ĺ—Ā—ā–į–≤ –õ–ü–í–ü. –ď–ł–ī—Ä–ĺ—Ą–ĺ–Ī–Ĺ–į—Ź –ľ–ĺ–Ľ–Ķ–ļ—É–Ľ–į, —ć—Ą–ł—Ä–į —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –Ņ–Ķ—Ä–Ķ–ľ–Ķ—Č–į–Ķ—ā—Ā—Ź –≤–Ĺ—É—ā—Ä—Ć –õ–ü–í–ü.
- 13. –õ–ė–ü–ě–ü–†–ě–Ę–ē–ė–Ě–ę (–õ–ü) –°–ę–í–ě–†–ě–Ę–ö–ė –ö–†–ě–í–ė –ö—Ä–ł—ā–Ķ—Ä–ł–ł –ĺ—Ü–Ķ–Ĺ–ļ–ł –Ľ–ł–Ņ–ĺ–Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ–ĺ–≤ –Ę–ł–Ņ—č –õ–ü–í–ü –õ–ü–Ě–ü –õ–ü–ě–Ě–ü –•–ł–Ľ–ĺ–ľ–ł–ļ—Ä–ĺ–Ĺ—č –ü–Ľ–ĺ—ā–Ĺ–ĺ—Ā—ā—Ć, –≥/–Ľ 1063-1210 1010-1063 1010-930 930 –ú–ĺ–Ľ–Ķ–ļ—É–Ľ—Ź—Ä–Ĺ–į—Ź –ľ–į—Ā—Ā–į, √ó105 1,8-3,8 22,0 30,0-1280,0 ‚ÄĒ –†–į–∑–ľ–Ķ—Ä –ľ–ĺ–Ľ–Ķ–ļ—É–Ľ –ł —á–į—Ā—ā–ł—Ü, –Ĺ–ľ 7,0-10,0 10,0-30,0 200,0 >200 –í—Ā–Ķ–≥–ĺ –Ī–Ķ–Ľ–ļ–ĺ–≤, % 50-57 21-22 5-12 2 –í—Ā–Ķ–≥–ĺ –Ľ–ł–Ņ–ł–ī–ĺ–≤, % 43-50 78-79 88-95 98 –ď–Ľ–į–≤–Ĺ—č–Ķ –į–Ņ–ĺ–Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ—č –ź–Ņ–ĺA-I, C-I, II, III –ź–Ņ–ĺ B –ź–Ņ–ĺ B, C-I, II, III –ź–Ņ–ĺ C –ł B –°–≤–ĺ–Ī–ĺ–ī–Ĺ—č–Ļ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł –Ĺ 2-3 8-10 3-5 2 –≠—ā–Ķ—Ä–ł—Ą–ł—Ü–ł—Ä–ĺ–≤–į–Ĺ–Ĺ—č–Ļ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ, % 19-20 36-37 10-13 4-5 –§–ĺ—Ā—Ą–ĺ–Ľ–ł–Ņ–ł–ī—č, % 22-24 20-22 13-20 4-7 –ě–Ī—Č–ł–Ļ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ / —Ą–ĺ—Ā—Ą–ĺ–Ľ–ł–Ņ–ł–ī—č 1,0 2,3 0,9 1,1 –Ę—Ä–ł–į—Ü–ł–Ľ–≥–Ľ–ł—Ü–Ķ—Ä–ł–Ĺ—č 4-8 11-12 50-60 84-87
- 14. —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ –≤—č–≤–ĺ–ī–ł—ā—Ā—Ź –≤ –≤–ł–ī–Ķ –∂—Ď–Ľ—á–Ĺ—č—Ö –ļ–ł—Ā–Ľ–ĺ—ā –ß–į—Ā—ā—Ć –≤ –Ĺ–Ķ–ł–∑–ľ–Ķ–Ĺ—Ď–Ĺ–Ĺ–ĺ–ľ –≤–ł–ī–Ķ, –į —á–į—Ā—ā—Ć –Ņ–ĺ–ī–≤–Ķ—Ä–≥–į–Ķ—ā—Ā—Ź –ī–Ķ–Ļ—Ā—ā–≤–ł—é —Ą–Ķ—Ä–ľ–Ķ–Ĺ—ā–ĺ–≤ –Ī–į–ļ—ā–Ķ—Ä–ł–Ļ –≤ –ļ–ł—ą–Ķ—á–Ĺ–ł–ļ–Ķ - –≤—ā–ĺ—Ä–ł—á–Ĺ—č–Ķ –∂—Ď–Ľ—á–Ĺ—č–Ķ –ļ–ł—Ā–Ľ–ĺ—ā—č –ß–į—Ā—ā—Ć –ľ–ĺ–Ľ–Ķ–ļ—É–Ľ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –≤–ĺ—Ā—Ā—ā–į–Ĺ–į–≤–Ľ–ł–≤–į–Ķ—ā—Ā—Ź: —Ö–ĺ–Ľ–Ķ—Ā—ā–į–Ĺ–ĺ–Ľ –ł –ļ–ĺ–Ņ—Ä–ĺ—Ā—ā–į–Ĺ–ĺ–Ľ, –≤—č–≤–ĺ–ī–ł–ľ—č–Ķ —Ā —Ą–Ķ–ļ–į–Ľ–ł—Ź–ľ–ł. –í —Ā—É—ā–ļ–ł –ł–∑ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į –≤—č–≤–ĺ–ī–ł—ā—Ā—Ź –ĺ—ā 1,0 –≥ –ī–ĺ 1,3 –≥ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–į, –ĺ—Ā–Ĺ–ĺ–≤–Ĺ–į—Ź —á–į—Ā—ā—Ć —É–ī–į–Ľ—Ź–Ķ—ā—Ā—Ź —Ā —Ą–Ķ–ļ–į–Ľ–ł—Ź–ľ–ł –í—č–≤–Ķ–ī–Ķ–Ĺ–ł–Ķ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –ł–∑ –ĺ—Ä–≥–į–Ĺ–ł–∑–ľ–į
- 15. –Ņ–į—ā–ĺ–Ľ–ĺ–≥–ł—á–Ķ—Ā–ļ–ł–Ļ –Ņ—Ä–ĺ—Ü–Ķ—Ā—Ā, –Ņ—Ä–ł –ļ–ĺ—ā–ĺ—Ä–ĺ–ľ –≤ –∂—Ď–Ľ—á–Ĺ–ĺ–ľ –Ņ—É–∑—č—Ä–Ķ –ĺ–Ī—Ä–į–∑—É—é—ā—Ā—Ź –ļ–į–ľ–Ĺ–ł, –ĺ—Ā–Ĺ–ĺ–≤—É –ļ–ĺ—ā–ĺ—Ä—č—Ö —Ā–ĺ—Ā—ā–į–≤–Ľ—Ź–Ķ—ā –•–° –í—č–ī–Ķ–Ľ–Ķ–Ĺ–ł–Ķ –•–° –≤ –∂—Ď–Ľ—á—Ć –ī–ĺ–Ľ–∂–Ĺ–ĺ —Ā–ĺ–Ņ—Ä–ĺ–≤–ĺ–∂–ī–į—ā—Ć—Ā—Ź –Ņ—Ä–ĺ–Ņ–ĺ—Ä—Ü–ł–ĺ–Ĺ–į–Ľ—Ć–Ĺ—č–ľ –≤—č–ī–Ķ–Ľ–Ķ–Ĺ–ł–Ķ–ľ –∂—Ď–Ľ—á–Ĺ—č—Ö –ļ–ł—Ā–Ľ–ĺ—ā –ł –§–õ, —É–ī–Ķ—Ä–∂–ł–≤–į—é—Č–ł—Ö –≥–ł–ī—Ä–ĺ—Ą–ĺ–Ī–Ĺ—č–Ķ –ľ–ĺ–Ľ–Ķ–ļ—É–Ľ—č –•–° –≤ –∂—Ď–Ľ—á–ł –≤ –ľ–ł—Ü–Ķ–Ľ–Ľ—Ź—Ä–Ĺ–ĺ–ľ —Ā–ĺ—Ā—ā–ĺ—Ź–Ĺ–ł–ł –£ –Ī–ĺ–Ľ—Ć—ą–ł–Ĺ—Ā—ā–≤–į –Ī–ĺ–Ľ—Ć–Ĺ—č—Ö –Ė–ö–Ď –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć –ď–ú–ď-–ö–ĺ–ź-—Ä–Ķ–ī—É–ļ—ā–į–∑—č –Ņ–ĺ–≤—č—ą–Ķ–Ĺ–į, —Ā–Ľ–Ķ–ī–ĺ–≤–į—ā–Ķ–Ľ—Ć–Ĺ–ĺ —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ —Ā–ł–Ĺ—ā–Ķ–∑ –•–°, –į –į–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć 7-őĪ-–≥–ł–ī—Ä–ĺ–ļ—Ā–ł–Ľ–į–∑—č, —É—á–į—Ā—ā–≤—É—é—Č–Ķ–Ļ –≤ —Ā–ł–Ĺ—ā–Ķ–∑–Ķ –∂—Ď–Ľ—á–Ĺ—č—Ö –ļ–ł—Ā–Ľ–ĺ—ā, —Ā–Ĺ–ł–∂–Ķ–Ĺ–į ‚Üí–•–° –Ĺ–į—á–ł–Ĺ–į–Ķ—ā –ĺ—Ā–į–∂–ī–į—ā—Ć—Ā—Ź –≤ –∂—Ď–Ľ—á–Ĺ–ĺ–ľ –Ņ—É–∑—č—Ä–Ķ, –ĺ–Ī—Ä–į–∑—É—Ź –≤–Ĺ–į—á–į–Ľ–Ķ –≤—Ź–∑–ļ–ł–Ļ –ĺ—Ā–į–ī–ĺ–ļ, –ļ–ĺ—ā–ĺ—Ä—č–Ļ –Ņ–ĺ—Ā—ā–Ķ–Ņ–Ķ–Ĺ–Ĺ–ĺ —Ā—ā–į–Ĺ–ĺ–≤–ł—ā—Ā—Ź –Ī–ĺ–Ľ–Ķ–Ķ —ā–≤—Ď—Ä–ī—č–ľ. –ö–į–ľ–Ĺ–ł, –ĺ–Ī—Ä–į–∑—É—é—Č–ł–Ķ—Ā—Ź –≤ –∂—Ď–Ľ—á–Ĺ–ĺ–ľ –Ņ—É–∑—č—Ä–Ķ, –ľ–ĺ–≥—É—ā —Ā–ĺ—Ā—ā–ĺ—Ź—ā—Ć —ā–ĺ–Ľ—Ć–ļ–ĺ –ł–∑ –•–° (—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–ĺ–≤—č–Ķ –ļ–į–ľ–Ĺ–ł) –ł–Ľ–ł –ł–∑ —Ā–ľ–Ķ—Ā–ł –•–° –ł –Ī–ł–Ľ–ł—Ä—É–Ī–ł–Ĺ–į, –Ī–Ķ–Ľ–ļ–ĺ–≤ –ł –ļ–į–Ľ—Ć—Ü–ł—Ź. –•–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–ĺ–≤—č–Ķ –ļ–į–ľ–Ĺ–ł –ĺ–Ī—č—á–Ĺ–ĺ –Ī–Ķ–Ľ–ĺ–≥–ĺ —Ü–≤–Ķ—ā–į, –į —Ā–ľ–Ķ—ą–į–Ĺ–Ĺ—č–Ķ –ļ–į–ľ–Ĺ–ł - –ļ–ĺ—Ä–ł—á–Ĺ–Ķ–≤–ĺ–≥–ĺ —Ü–≤–Ķ—ā–į —Ä–į–∑–Ĺ—č—Ö –ĺ—ā—ā–Ķ–Ĺ–ļ–ĺ–≤. –ü—Ä–ł—á–ł–Ĺ, –Ņ—Ä–ł–≤–ĺ–ī—Ź—Č–ł—Ö –ļ –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—é —Ā–ĺ–ĺ—ā–Ĺ–ĺ—ą–Ķ–Ĺ–ł—Ź –∂—Ď–Ľ—á–Ĺ—č—Ö –ļ–ł—Ā–Ľ–ĺ—ā –ł –•–°, –≤ –∂—Ď–Ľ—á–ł –ľ–Ĺ–ĺ–≥–ĺ: –Ņ–ł—Č–į, –Ī–ĺ–≥–į—ā–į—Ź –•–°, –≥–ł–Ņ–Ķ—Ä–ļ–į–Ľ–ĺ—Ä–ł–Ļ–Ĺ–ĺ–Ķ –Ņ–ł—ā–į–Ĺ–ł–Ķ, –∑–į—Ā—ā–ĺ–Ļ –∂—Ď–Ľ—á–ł –≤ –∂—Ď–Ľ—á–Ĺ–ĺ–ľ –Ņ—É–∑—č—Ä–Ķ, –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł–Ķ —ć–Ĺ—ā–Ķ—Ä–ĺ–≥–Ķ–Ņ–į—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ —Ü–ł—Ä–ļ—É–Ľ—Ź—Ü–ł–ł, –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—Ź —Ā–ł–Ĺ—ā–Ķ–∑–į –∂—Ď–Ľ—á–Ĺ—č—Ö –ļ–ł—Ā–Ľ–ĺ—ā, –ł–Ĺ—Ą–Ķ–ļ—Ü–ł–ł –∂—Ď–Ľ—á–Ĺ–ĺ–≥–ĺ –Ņ—É–∑—č—Ä—Ź –Ė–Ķ–Ľ—á–Ķ–ļ–į–ľ–Ķ–Ĺ–Ĺ–į—Ź –Ī–ĺ–Ľ–Ķ–∑–Ĺ—Ć (–Ė–ö–Ď)
- 16. –Ė–Ķ–Ľ—á–Ķ–ļ–į–ľ–Ķ–Ĺ–Ĺ–į—Ź –Ī–ĺ–Ľ–Ķ–∑–Ĺ—Ć (–Ė–ö–Ď) —ć–ļ–∑–ĺ–≥–Ķ–Ĺ–Ĺ—č–Ļ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ —ć–Ĺ–ī–ĺ–≥–Ķ–Ĺ–Ĺ—č–Ļ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ –į—Ü–Ķ—ā–ł–Ľ-–ö–ĺ–ź –ď–ú–ď-–ö–ĺ–ź- —Ä–Ķ–ī—É–ļ—ā–į–∑–į –Ņ–ł—Č–į –∂–Ķ–Ľ—á–Ĺ—č–Ķ –ļ–ł—Ā–Ľ–ĺ—ā—č - 7-őĪ-–≥–ł–ī—Ä–ĺ–ļ—Ā–ł–Ľ–į–∑–į –≤—č–≤–Ķ–ī–Ķ–Ĺ–ł–Ķ —Ā —Ą–Ķ–ļ–į–Ľ–ł—Ź–ľ–ł
- 17. –ď–ł–Ņ–Ķ—Ä—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–Ķ–ľ–ł—Ź —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ł–Ķ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –≤ —Ā—č–≤–ĺ—Ä–ĺ—ā–ļ–Ķ –ļ—Ä–ĺ–≤–ł –Ě–ĺ—Ä–ľ–į –ĺ–Ī—Č–Ķ–≥–ĺ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –ĺ—ā 3,6 –ľ–ľ–ĺ–Ľ—Ć/–Ľ –ī–ĺ 7,8 –ľ–ľ–ĺ–Ľ—Ć/–Ľ, —Ä–Ķ–ļ–ĺ–ľ–Ķ–Ĺ–ī—É–Ķ–ľ—č–Ļ —É—Ä–ĺ–≤–Ķ–Ĺ—Ć —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į < 5 –ľ–ľ–ĺ–Ľ—Ć/–Ľ ‚ÄĘ–ß–į—Ā—ā–ĺ —Ä–į–∑–≤–ł–≤–į–Ķ—ā—Ā—Ź –≤—Ā–Ľ–Ķ–ī—Ā—ā–≤–ł–Ķ –ł–∑–Ī—č—ā–ĺ—á–Ĺ–ĺ–≥–ĺ –Ņ–ĺ—Ā—ā—É–Ņ–Ľ–Ķ–Ĺ–ł—Ź –•–° —Ā –Ņ–ł—Č–Ķ–Ļ, –į —ā–į–ļ–∂–Ķ —É–≥–Ľ–Ķ–≤–ĺ–ī–ĺ–≤ –ł –∂–ł—Ä–ĺ–≤ ‚ÄĘ–ď–ł–Ņ–Ķ—Ä–ļ–į–Ľ–ĺ—Ä–ł–Ļ–Ĺ–ĺ–Ķ –Ņ–ł—ā–į–Ĺ–ł–Ķ - —Ą–į–ļ—ā–ĺ—Ä —Ä–į–∑–≤–ł—ā–ł—Ź –≥–ł–Ņ–Ķ—Ä—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–Ķ–ľ–ł–ł, —ā–į–ļ –ļ–į–ļ –ī–Ľ—Ź —Ā–ł–Ĺ—ā–Ķ–∑–į –•–° –Ĺ–Ķ–ĺ–Ī—Ö–ĺ–ī–ł–ľ—č –į—Ü–Ķ—ā–ł–Ľ-–ö–ĺ–ź, –ź–Ę–§ –ł NADPH (–ĺ–Ī—Ä–į–∑—É—é—ā—Ā—Ź –Ņ—Ä–ł –ĺ–ļ–ł—Ā–Ľ–Ķ–Ĺ–ł–ł –≥–Ľ—é–ļ–ĺ–∑—č –ł –∂–ł—Ä–Ĺ—č—Ö –ļ–ł—Ā–Ľ–ĺ—ā) ‚ÄĘ–í –Ĺ–ĺ—Ä–ľ–Ķ –Ņ–ĺ—Ā—ā—É–Ņ–Ľ–Ķ–Ĺ–ł–Ķ –•–° —Ā –Ņ–ł—Č–Ķ–Ļ —Ā–Ĺ–ł–∂–į–Ķ—ā —Ā–ł–Ĺ—ā–Ķ–∑ —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –≤ –Ņ–Ķ—á–Ķ–Ĺ–ł, –ĺ–ī–Ĺ–į–ļ–ĺ —Ā –≤–ĺ–∑—Ä–į—Ā—ā–ĺ–ľ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ–ĺ—Ā—ā—Ć —Ä–Ķ–≥—É–Ľ—Ź—Ü–ł–ł —É –ľ–Ĺ–ĺ–≥–ł—Ö –Ľ—é–ī–Ķ–Ļ —Ā–Ĺ–ł–∂–į–Ķ—ā—Ā—Ź
- 18. –Ē–ł—Ā–Ľ–ł–Ņ–ĺ–Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ–Ķ–ľ–ł–ł –Ę–ł–Ņ –ł –Ĺ–į–∑–≤–į–Ĺ–ł–Ķ –ī–ł—Ā–Ľ–ł–Ņ–ĺ–Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ–Ķ–ľ–ł–ł –ď–Ķ–Ĺ–Ķ—ā–ł—á–Ķ—Ā–ļ–ł–Ļ –ī–Ķ—Ą–Ķ–ļ—ā –ė–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–ł—Ź –Ľ–ł–Ņ–ł–ī–Ĺ–ĺ–≥–ĺ –ĺ–Ī–ľ–Ķ–Ĺ–į –Ę–ł–Ņ I (–Ĺ–į—Ā–Ľ–Ķ–ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–į—Ź –Ĺ–Ķ–ī–ĺ—Ā—ā–į—ā–ĺ—á–Ĺ–ĺ—Ā—ā—Ć –õ–ü-–Ľ–ł–Ņ–į–∑—č) –Ē–Ķ—Ą–Ķ–ļ—ā —Ā—ā—Ä—É–ļ—ā—É—Ä—č –õ–ü-–Ľ–ł–Ņ–į–∑—č –Ē–Ķ—Ą–Ķ–ļ—ā —Ā—ā—Ä—É–ļ—ā—É—Ä—č –į–Ņ–ĺ–°-–ü ‚ÜĎ –≤ –ļ—Ä–ĺ–≤–ł –•–ú –ł –õ–ü–ě–Ě–ü, –Ĺ–Ķ—ā —Ä–ł—Ā–ļ–į –į—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑–į, –≥–ł–Ņ–Ķ—Ä—ā—Ä–ł–≥–Ľ–ł—Ü–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł—Ź –Ę–ł–Ņ II (—Ā–Ķ–ľ–Ķ–Ļ–Ĺ–į—Ź –≥–ł–Ņ–Ķ—Ä—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł—Ź) –Ē–Ķ—Ą–Ķ–ļ—ā —Ä–Ķ—Ü–Ķ–Ņ—ā–ĺ—Ä–ĺ–≤ –õ–ü–Ě–ü –ł–Ľ–ł –ľ—É—ā–į—Ü–ł—Ź –≥–Ķ–Ĺ–į –į–Ņ–ĺ–í-100 ‚ÜĎ –ļ–ĺ–Ĺ—Ü–Ķ–Ĺ—ā—Ä–į—Ü–ł–ł –õ–ü–Ě–ü, –≥–ł–Ņ–Ķ—Ä—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł—Ź, —Ä–į–Ĺ–Ĺ–ł–Ļ –į—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑, –ļ—Ā–į–Ĺ—ā–ĺ-–ľ–į—ā–ĺ–∑ –Ę–ł–Ņ III (—Ā–Ķ–ľ–Ķ–Ļ–Ĺ–į—Ź –ļ–ĺ–ľ–Ī–ł–Ĺ–ł—Ä–ĺ–≤–į–Ĺ–Ĺ–į—Ź –≥–ł–Ņ–Ķ—Ä–Ľ–ł–Ņ–ł–ī–Ķ–ľ–ł—Ź, –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł–Ķ —É–ī–į–Ľ–Ķ–Ĺ–ł—Ź –ĺ—Ā—ā–į—ā–ĺ—á–Ĺ—č—Ö –Ľ–ł–Ņ–ĺ–Ņ—Ä–ĺ—ā–Ķ–ł–Ĺ–ĺ–≤ –ł–∑ –ļ—Ä–ĺ–≤–ł) –Ē–Ķ—Ą–Ķ–ļ—ā –≤ —Ā—ā—Ä—É–ļ—ā—É—Ä–Ķ –į–Ņ–ĺ–ē, —Ā–ł–Ĺ—ā–Ķ–∑ –ł–∑–ĺ—Ą–ĺ—Ä–ľ—č –į–Ņ–ĺ–ē2, –ļ–ĺ—ā–ĺ—Ä–į—Ź –Ĺ–Ķ –≤–∑–į–ł–ľ–ĺ–ī–Ķ–Ļ—Ā—ā–≤—É–Ķ—ā —Ā —Ä–Ķ—Ü–Ķ–Ņ—ā–ĺ—Ä–į–ľ–ł ‚ÜĎ –ļ–ĺ–Ĺ—Ü–Ķ–Ĺ—ā—Ä–į—Ü–ł–ł –ĺ—Ā—ā–į—ā–ĺ—á–Ĺ—č—Ö –•–ú, –õ–ü–ě–Ě–ü, –õ–ü–ü–ü, –õ–ü–Ě–ü –ď–ł–Ņ–Ķ—Ä—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł—Ź, –≥–ł–Ņ–Ķ—Ä—ā—Ä–ł–≥–Ľ–ł—Ü–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł—Ź, —Ä–į–Ĺ–Ĺ–ł–Ļ –į—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑, –ļ—Ā–į–Ĺ—ā–ĺ–ľ–į—ā–ĺ–∑ –Ę–ł–Ņ—č IV –ł V (—Ā–Ķ–ľ–Ķ–Ļ–Ĺ–į—Ź –≥–ł–Ņ–Ķ—Ä—ā—Ä–ł–≥–Ľ–ł—Ü–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł—Ź) –ď–Ķ–Ĺ–Ķ—ā–ł—á–Ķ—Ā–ļ–ł –≥–Ķ—ā–Ķ—Ä–ĺ–≥–Ķ–Ĺ–Ĺ–į—Ź –≥—Ä—É–Ņ–Ņ–į –∑–į–Ī–ĺ–Ľ–Ķ–≤–į–Ĺ–ł–Ļ. –ė–∑–Ī—č—ā–ĺ—á–Ĺ–į—Ź –Ņ—Ä–ĺ–ī—É–ļ—Ü–ł—Ź –õ–ü–ě–Ě–ü –ļ–į–ļ —Ä–Ķ–∑—É–Ľ—Ć—ā–į—ā –≥–ł–Ņ–Ķ—Ä–ł–Ĺ—Ā—É–Ľ–ł–Ĺ–Ķ–ľ–ł–ł ‚ÜĎ –ļ–ĺ–Ĺ—Ü–Ķ–Ĺ—ā—Ä–į—Ü–ł–ł –õ–ü–ě–Ě–ü, –õ–ü–Ě–ü, –≥–ł–Ņ–Ķ—Ä—ā—Ä–ł–≥–Ľ–ł—Ü–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł—Ź, —É–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–į—Ź –≥–ł–Ņ–Ķ—Ä—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł—Ź –ź—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑, —Ā–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ —ā–ĺ–Ľ–Ķ—Ä–į–Ĺ—ā–Ĺ–ĺ—Ā—ā–ł –ļ –≥–Ľ—é–ļ–ĺ–∑–Ķ, –ļ—Ā–į–Ĺ—ā–ĺ–ľ–į—ā–ĺ–∑
- 20. –ź—ā–Ķ—Ä–ĺ–≥–Ķ–Ĺ–Ķ–∑ 1. –ü–ĺ–≤—Ä–Ķ–∂–ī–Ķ–Ĺ–ł–Ķ —ć–Ĺ–ī–ĺ—ā–Ķ–Ľ–ł—Ź, –∑–į —Ā—á–Ķ—ā –ł–∑–ľ–Ķ–Ĺ–Ķ–Ĺ–Ĺ–ĺ–Ļ —Ā—ā—Ä—É–ļ—ā—É—Ä—č –õ–ü–Ě–ü (‚ÜĎ–ü–ě–õ) –ě–ļ–ł—Ā–Ľ–Ķ–Ĺ–Ĺ—č–Ķ –õ–ü–Ě–ü –∑–į—Ö–≤–į—ā—č–≤–į—é—ā—Ā—Ź –ľ–į–ļ—Ä–ĺ—Ą–į–≥–į–ľ–ł —á–Ķ—Ä–Ķ–∑ —Ā–ļ–Ķ–≤–Ķ–Ĺ–ī–∂–Ķ—Ä-—Ä–Ķ—Ü–Ķ–Ņ—ā–ĺ—Ä—č. –ľ–į–ļ—Ä–ĺ—Ą–į–≥–ł –Ņ–Ķ—Ä–Ķ–≥—Ä—É–∂–į—é—ā—Ā—Ź —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–ĺ–ľ –ł –Ņ—Ä–Ķ–≤—Ä–į—Č–į—é—ā—Ā—Ź –≤ "–Ņ–Ķ–Ĺ–ł—Ā—ā—č–Ķ –ļ–Ľ–Ķ—ā–ļ–ł", –ļ–ĺ—ā–ĺ—Ä—č–Ķ –Ņ—Ä–ĺ–Ĺ–ł–ļ–į—é—ā –≤ —Ā—É–Ī—ć–Ĺ–ī–ĺ—ā–Ķ–Ľ–ł–į–Ľ—Ć–Ĺ–ĺ–Ķ –Ņ—Ä–ĺ—Ā—ā—Ä–į–Ĺ—Ā—ā–≤–ĺ. –≠—ā–ĺ –Ņ—Ä–ł–≤–ĺ–ī–ł—ā –ļ –ĺ–Ī—Ä–į–∑–ĺ–≤–į–Ĺ–ł—é –∂–ł—Ä–ĺ–≤—č—Ö –Ņ–ĺ–Ľ–ĺ—Ā–ĺ–ļ –≤ —Ā—ā–Ķ–Ĺ–ļ–Ķ –ļ—Ä–ĺ–≤–Ķ–Ĺ–ĺ—Ā–Ĺ—č—Ö —Ā–ĺ—Ā—É–ī–ĺ–≤. –ü—Ä–ł —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ł–ł –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–į "–Ņ–Ķ–Ĺ–ł—Ā—ā—č—Ö –ļ–Ľ–Ķ—ā–ĺ–ļ" –Ņ—Ä–ĺ–ł—Ā—Ö–ĺ–ī–ł—ā –Ņ–ĺ–≤—Ä–Ķ–∂–ī–Ķ–Ĺ–ł–Ķ —ć–Ĺ–ī–ĺ—ā–Ķ–Ľ–ł—Ź —Ā–ĺ—Ā—É–ī–ĺ–≤.
- 21. –ź—ā–Ķ—Ä–ĺ–≥–Ķ–Ĺ–Ķ–∑ 2. –í –Ĺ–ĺ—Ä–ľ–Ķ –ļ–Ľ–Ķ—ā–ļ–ł —ć–Ĺ–ī–ĺ—ā–Ķ–Ľ–ł—Ź —Ā–Ķ–ļ—Ä–Ķ—ā–ł—Ä—É—é—ā –Ņ—Ä–ĺ—Ā—ā–į–≥–Ľ–į–Ĺ–ī–ł–Ĺ I2 (–Ņ—Ä–ĺ—Ā—ā–į—Ü–ł–ļ–Ľ–ł–Ĺ I2), –ļ–ĺ—ā–ĺ—Ä—č–Ļ –ł–Ĺ–≥–ł–Ī–ł—Ä—É–Ķ—ā –į–≥—Ä–Ķ–≥–į—Ü–ł—é —ā—Ä–ĺ–ľ–Ī–ĺ—Ü–ł—ā–ĺ–≤. –ü—Ä–ł –Ņ–ĺ–≤—Ä–Ķ–∂–ī–Ķ–Ĺ–ł–ł –ļ–Ľ–Ķ—ā–ĺ–ļ —ć–Ĺ–ī–ĺ—ā–Ķ–Ľ–ł—Ź —ā—Ä–ĺ–ľ–Ī–ĺ—Ü–ł—ā—č –į–ļ—ā–ł–≤–ł—Ä—É—é—ā—Ā—Ź: —Ā–Ķ–ļ—Ä–Ķ—ā–ł—Ä—É—é—ā —ā—Ä–ĺ–ľ–Ī–ĺ–ļ—Ā–į–Ĺ –ź2 (–Ę–• –ź2, –ļ–ĺ—ā–ĺ—Ä—č–Ļ —Ā—ā–ł–ľ—É–Ľ–ł—Ä—É–Ķ—ā –į–≥—Ä–Ķ–≥–į—Ü–ł—é —ā—Ä–ĺ–ľ–Ī–ĺ—Ü–ł—ā–ĺ–≤, —á—ā–ĺ –ľ–ĺ–∂–Ķ—ā –Ņ—Ä–ł–≤–Ķ—Ā—ā–ł –ļ –ĺ–Ī—Ä–į–∑–ĺ–≤–į–Ĺ–ł—é —ā—Ä–ĺ–ľ–Ī–į –≤ –ĺ–Ī–Ľ–į—Ā—ā–ł –į—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ—ā–ł—á–Ķ—Ā–ļ–ĺ–Ļ –Ī–Ľ—Ź—ą–ļ–ł; –≤–ĺ-–≤—ā–ĺ—Ä—č—Ö, —ā—Ä–ĺ–ľ–Ī–ĺ—Ü–ł—ā—č –Ĺ–į—á–ł–Ĺ–į—é—ā –Ņ—Ä–ĺ–ī—É—Ü–ł—Ä–ĺ–≤–į—ā—Ć –Ņ–Ķ–Ņ—ā–ł–ī - —ā—Ä–ĺ–ľ–Ī–ĺ—Ü–ł—ā–į—Ä–Ĺ—č–Ļ —Ą–į–ļ—ā–ĺ—Ä —Ä–ĺ—Ā—ā–į, —Ā—ā–ł–ľ—É–Ľ–ł—Ä—É—é—Č–ł–Ļ –Ņ—Ä–ĺ–Ľ–ł—Ą–Ķ—Ä–į—Ü–ł—é –ď–ú–ö. –ď–ú–ö –ľ–ł–≥—Ä–ł—Ä—É—é—ā –ł–∑ –ľ–Ķ–ī–ł–į–Ľ—Ć–Ĺ–ĺ–≥–ĺ —Ā–Ľ–ĺ—Ź –≤–ĺ –≤–Ĺ—É—ā—Ä–Ķ–Ĺ–Ĺ–ł–Ļ —Ā–Ľ–ĺ–Ļ –į—Ä—ā–Ķ—Ä–ł–į–Ľ—Ć–Ĺ–ĺ–Ļ —Ā—ā–Ķ–Ĺ–ļ–ł –ł —Ā–Ņ–ĺ—Ā–ĺ–Ī—Ā—ā–≤—É—é—ā —ā–į–ļ–ł–ľ –ĺ–Ī—Ä–į–∑–ĺ–ľ —Ä–ĺ—Ā—ā—É –Ī–Ľ—Ź—ą–ļ–ł.
- 22. –ź—ā–Ķ—Ä–ĺ–≥–Ķ–Ĺ–Ķ–∑ 3. –Ē–į–Ľ–Ķ–Ķ –Ņ—Ä–ĺ–ł—Ā—Ö–ĺ–ī–ł—ā –Ņ—Ä–ĺ—Ä–į—Ā—ā–į–Ĺ–ł–Ķ –Ī–Ľ—Ź—ą–ļ–ł —Ą–ł–Ī—Ä–ĺ–∑–Ĺ–ĺ–Ļ —ā–ļ–į–Ĺ—Ć—é (–ļ–ĺ–Ľ–Ľ–į–≥–Ķ–Ĺ–ĺ–ľ, —ć–Ľ–į—Ā—ā–ł–Ĺ–ĺ–ľ); –ļ–Ľ–Ķ—ā–ļ–ł –Ņ–ĺ–ī —Ą–ł–Ī—Ä–ĺ–∑–Ĺ–ĺ–Ļ –ĺ–Ī–ĺ–Ľ–ĺ—á–ļ–ĺ–Ļ –Ĺ–Ķ–ļ—Ä–ĺ—ā–ł–∑–ł—Ä—É—é—ā—Ā—Ź, –į —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ –ĺ—ā–ļ–Ľ–į–ī—č–≤–į–Ķ—ā—Ā—Ź –≤ –ľ–Ķ–∂–ļ–Ľ–Ķ—ā–ĺ—á–Ĺ–ĺ–ľ –Ņ—Ä–ĺ—Ā—ā—Ä–į–Ĺ—Ā—ā–≤–Ķ. –Ě–į —ć—ā–ĺ–Ļ —Ā—ā–į–ī–ł–ł –≤ —Ü–Ķ–Ĺ—ā—Ä–Ķ –Ī–Ľ—Ź—ą–ļ–ł –ĺ–Ī—Ä–į–∑—É—é—ā—Ā—Ź –ī–į–∂–Ķ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–ĺ–≤—č–Ķ –ļ—Ä–ł—Ā—ā–į–Ľ–Ľ—č.
- 23. –ź—ā–Ķ—Ä–ĺ–≥–Ķ–Ĺ–Ķ–∑ 4. –Ě–į –Ņ–ĺ—Ā–Ľ–Ķ–ī–Ĺ–ł—Ö —Ā—ā–į–ī–ł—Ź—Ö —Ä–į–∑–≤–ł—ā–ł—Ź –Ī–Ľ—Ź—ą–ļ–į –Ņ—Ä–ĺ–Ņ–ł—ā—č–≤–į–Ķ—ā—Ā—Ź —Ā–ĺ–Ľ—Ź–ľ–ł –ļ–į–Ľ—Ć—Ü–ł—Ź –ł —Ā—ā–į–Ĺ–ĺ–≤–ł—ā—Ā—Ź –ĺ—á–Ķ–Ĺ—Ć –Ņ–Ľ–ĺ—ā–Ĺ–ĺ–Ļ. –í –ĺ–Ī–Ľ–į—Ā—ā–ł –Ī–Ľ—Ź—ą–ļ–ł —á–į—Ā—ā–ĺ –ĺ–Ī—Ä–į–∑—É—é—ā—Ā—Ź —ā—Ä–ĺ–ľ–Ī—č, –Ņ–Ķ—Ä–Ķ–ļ—Ä—č–≤–į—é—Č–ł–Ķ –Ņ—Ä–ĺ—Ā–≤–Ķ—ā —Ā–ĺ—Ā—É–ī–į, —á—ā–ĺ –Ņ—Ä–ł–≤–ĺ–ī–ł—ā –ļ –ĺ—Ā—ā—Ä–ĺ–ľ—É –Ĺ–į—Ä—É—ą–Ķ–Ĺ–ł—é –ļ—Ä–ĺ–≤–ĺ–ĺ–Ī—Ä–į—Č–Ķ–Ĺ–ł—Ź –≤ —Ā–ĺ–ĺ—ā–≤–Ķ—ā—Ā—ā–≤—É—é—Č–Ķ–ľ —É—á–į—Ā—ā–ļ–Ķ —ā–ļ–į–Ĺ–ł –ł —Ä–į–∑–≤–ł—ā–ł—é –ł–Ĺ—Ą–į—Ä–ļ—ā–į
- 24. –ü—Ä–ĺ–≤–ĺ–ī–ł–ľ–ĺ–Ķ –≤–ľ–Ķ—ą–į—ā–Ķ–Ľ—Ć—Ā—ā–≤–ĺ –ö–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –•–° –ł –∂–ł—Ä–ĺ–≤ –ė—Ā—ā–ĺ—á–Ĺ–ł–ļ–ł –Ņ–ł—ā–į–Ĺ–ł—Ź –°–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –Ņ–ĺ—ā—Ä–Ķ–Ī–Ľ–Ķ–Ĺ–ł—Ź –ĺ–Ī—Č–Ķ–≥–ĺ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–į –∂–ł—Ä–ĺ–≤ –°–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ –Ĺ–į—Ā—č—Č–Ķ–Ĺ–Ĺ—č—Ö –∂–ł—Ä–ĺ–≤ <30% —Ā—É—ā–ĺ—á–Ĺ–ĺ–Ļ —ć–Ĺ–Ķ—Ä–≥–ł–ł <7-10% –£–ľ–Ķ–Ĺ—Ć—ą–ł—ā—Ć –Ņ–ĺ—ā—Ä–Ķ–Ī–Ľ–Ķ–Ĺ–ł–Ķ –ľ–į—Ā–Ľ–į, –ľ–į—Ä–≥–į—Ä–ł–Ĺ–į, —Ü–Ķ–Ľ—Ć–Ĺ–ĺ–≥–ĺ –ľ–ĺ–Ľ–ĺ–ļ–į, –ľ–ĺ—Ä–ĺ–∂–Ķ–Ĺ–ĺ–≥–ĺ, –∂–ł—Ä–Ĺ—č—Ö —Ā—č—Ä–ĺ–≤, –∂–ł—Ä–Ĺ–ĺ–≥–ĺ –ľ—Ź—Ā–į, —ą–ĺ–ļ–ĺ–Ľ–į–ī–į –ė—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ –Ņ–ł—Č–ł —Ā –≤—č—Ā–ĺ–ļ–ł–ľ —Ā–ĺ–ī–Ķ—Ä–∂–į–Ĺ–ł–Ķ–ľ –Ī–Ķ–Ľ–ļ–į –†—č–Ī–į, —Ü—č–Ņ–Ľ—Ź—ā–į –ł –ł–Ĺ–ī–Ķ–Ļ–ļ–į (–Ī–Ķ–∑ —ą–ļ—É—Ä–ļ–ł), —ā–Ķ–Ľ—Ź—ā–ł–Ĺ–į –ė—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł–Ķ —Ā–Ľ–ĺ–∂–Ĺ—č—Ö —É–≥–Ľ–Ķ–≤–ĺ–ī–ĺ–≤, –ļ–Ľ–Ķ—ā—á–į—ā–ļ–ł, —Ā–ĺ–ī–Ķ—Ä–∂–į—Č–Ķ–Ļ—Ā—Ź –≤–ĺ —Ą—Ä—É–ļ—ā–į—Ö –ł –ĺ–≤–ĺ—Č–į—Ö ~ 35-40 –≥/—Ā—É—ā –ļ–Ľ–Ķ—ā—á–į—ā–ļ–ł –ł –Ņ–Ķ–ļ—ā–ł–Ĺ–ĺ–≤ —Ä–į—Ā—ā–Ķ–Ĺ–ł–Ļ –§—Ä—É–ļ—ā—č, –ĺ–≤–ĺ—Č–ł, –Ī–ĺ–Ī—č –ł —Ā–ĺ—Ź, –Ĺ–Ķ–ĺ—á–ł—Č–Ķ–Ĺ–Ĺ—č–Ķ –∑–Ķ—Ä–Ĺ–ĺ–≤—č–Ķ –Ņ—Ä–ĺ–ī—É–ļ—ā—č –°–Ĺ–ł–∂–Ķ–Ĺ–ł–Ķ —Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ł–Ĺ–į –≤ –Ņ–ł—Č–Ķ <300 –ľ–≥/–ī–Ķ–Ĺ—Ć –Ě–Ķ –Ī–ĺ–Ľ–Ķ–Ķ 2 —Ź–ł—Ü –≤ –Ĺ–Ķ–ī–Ķ–Ľ—é, –Ņ–Ķ—á–Ķ–Ĺ—Ć 2 —Ä–į–∑–į –≤ –ľ–Ķ—Ā—Ź—Ü –£–ľ–Ķ—Ä–Ķ–Ĺ–Ĺ–ĺ–Ķ —É–≤–Ķ–Ľ–ł—á–Ķ–Ĺ–ł–Ķ –ł—Ā–Ņ–ĺ–Ľ—Ć–∑–ĺ–≤–į–Ĺ–ł—Ź –ľ–į—Ā–Ķ–Ľ, —Ā–ĺ–ī–Ķ—Ä–∂–į—Č–ł—Ö –Ņ–ĺ–Ľ–ł–Ķ–Ĺ–ĺ–≤—č–Ķ –∂–ł—Ä–Ĺ—č–Ķ –ļ–ł—Ā–Ľ–ĺ—ā—č –ú–ĺ–Ĺ–ĺ–Ĺ–Ķ–Ĺ–į—Ā—č—Č–Ķ–Ĺ–Ĺ—č–Ķ (10- 1 5% —ć–Ĺ–Ķ—Ä–≥–ł–ł) –ü–ĺ–Ľ–ł–Ĺ–Ķ–Ĺ–į—Ā—č—Č–Ķ–Ĺ–Ĺ—č–Ķ (7- 10% —ć–Ĺ–Ķ—Ä–≥–ł–ł) –ü–ĺ–ī—Ā–ĺ–Ľ–Ĺ–Ķ—á–Ĺ–ĺ–Ķ, –ļ—É–ļ—É—Ä—É–∑–Ĺ–ĺ–Ķ, –ĺ–Ľ–ł–≤–ļ–ĺ–≤–ĺ–Ķ –ľ–į—Ā–Ľ–ĺ –ě—Ā–Ĺ–ĺ–≤—č –ī–ł–Ķ—ā—č, —Ā–Ĺ–ł–∂–į—é—Č–Ķ–Ļ –ļ–ĺ–Ľ–ł—á–Ķ—Ā—ā–≤–ĺ –•–°
- 25. –°—ā–į—ā–ł–Ĺ—č –Ĺ–į–ł–Ī–ĺ–Ľ–Ķ–Ķ —ć—Ą—Ą–Ķ–ļ—ā–ł–≤–Ĺ—č–Ķ –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā—č, –Ņ—Ä–ł–ľ–Ķ–Ĺ—Ź–Ķ–ľ—č–Ķ –Ņ—Ä–ł –Ľ–Ķ—á–Ķ–Ĺ–ł–ł –į—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑–į –ł–Ĺ–≥–ł–Ī–ł—ā–ĺ—Ä—č –ď–ú–ď- –ö–ĺ–ź-—Ä–Ķ–ī—É–ļ—ā–į–∑—č (–ł–Ĺ–≥–ł–Ī–ł—Ä—É—é—ā —Ā–ł–Ĺ—ā–Ķ–∑ —Ā–ĺ–Ī—Ā—ā–≤–Ķ–Ĺ–Ĺ–ĺ–≥–ĺ –•–° –≤ –Ņ–Ķ—á–Ķ–Ĺ–ł. –≤ —ć—ā–ł—Ö —É—Ā–Ľ–ĺ–≤–ł—Ź—Ö –Ņ–Ķ—á–Ķ–Ĺ—Ć —É–≤–Ķ–Ľ–ł—á–ł–≤–į–Ķ—ā –∑–į—Ö–≤–į—ā –•–° –ł–∑ –ļ—Ä–ĺ–≤–ł) –õ–Ķ—á–Ķ–Ĺ–ł–Ķ –į—ā–Ķ—Ä–ĺ—Ā–ļ–Ľ–Ķ—Ä–ĺ–∑–į –§–ł–Ī—Ä–į—ā—č (–ļ–Ľ–ĺ—Ą–ł–Ī—Ä–į—ā, —Ą–Ķ–Ĺ–ĺ—Ą–ł–Ī—Ä–į—ā) —É—Ā–ļ–ĺ—Ä—Ź—é—ā –ļ–į—ā–į–Ī–ĺ–Ľ–ł–∑–ľ –õ–ü–ě–Ě–ü, –į–ļ—ā–ł–≤–ł—Ä—É—Ź –õ–ü-–Ľ–ł–Ņ–į–∑—É –≠—ā–ł –Ņ—Ä–Ķ–Ņ–į—Ä–į—ā—č —ā–į–ļ–∂–Ķ –į–ļ—ā–ł–≤–ł—Ä—É—é—ā –ĺ–ļ–ł—Ā–Ľ–Ķ–Ĺ–ł–Ķ –í–Ė–ö –≤ –Ņ–Ķ—á–Ķ–Ĺ–ł, —É–ľ–Ķ–Ĺ—Ć—ą–į—Ź —ā–Ķ–ľ —Ā–į–ľ—č–ľ —Ā–ł–Ĺ—ā–Ķ–∑ –Ę–ź–ď –ł —ć—Ą–ł—Ä–ĺ–≤ –•–° –ł, –ļ–į–ļ —Ā–Ľ–Ķ–ī—Ā—ā–≤–ł–Ķ, —Ā–Ķ–ļ—Ä–Ķ—Ü–ł—é –õ–ü–ě–Ě–ü –Ņ–Ķ—á–Ķ–Ĺ—Ć—é. –ö–Ľ–ĺ—Ą–ł–Ī—Ä–į—ā –ł–Ĺ–ī—É—Ü–ł—Ä—É–Ķ—ā —Ā–ł–Ĺ—ā–Ķ–∑ —Ą–Ķ—Ä–ľ–Ķ–Ĺ—ā–ĺ–≤ –Ņ–Ķ—Ä–ĺ–ļ—Ā–ł—Ā–ĺ–ľ, —Ā–Ņ–ĺ—Ā–ĺ–Ī–Ĺ—č—Ö –ĺ–ļ–ł—Ā–Ľ—Ź—ā—Ć –∂–ł—Ä–Ĺ—č–Ķ –ļ–ł—Ā–Ľ–ĺ—ā—č. –§–ł–Ī—Ä–į—ā—č –ĺ–Ī—č—á–Ĺ–ĺ –Ņ—Ä–ł–ľ–Ķ–Ĺ—Ź—é—ā –Ņ—Ä–ł —Ā–ĺ—á–Ķ—ā–į–Ĺ–ł–ł –≥–ł–Ņ–Ķ—Ä—ā—Ä–ł–≥–Ľ–ł—Ü–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł–ł –ł –≥–ł–Ņ–Ķ—Ä—Ö–ĺ–Ľ–Ķ—Ā—ā–Ķ—Ä–ĺ–Ľ–Ķ–ľ–ł–ł.